Соловей Ксения Анатольевна — сертифицированный консультант по грудному вскармливанию, перинатальный психолог, организатор и руководитель Центра «Молочные реки» в Киеве.
Эта статья — предостережение всем кормящим женщинам от неверных шагов в период грудного вскармливания.
С Милой мы уже были знакомы, я приезжала к ней в первые дни после выписки из роддома, объясняла ей основные правила грудного вскармливания, учила, как правильно прикладывать малыша к груди, расцеживала небольшой лактостаз, который на 2-е сутки благополучно прошел.
Но вот буквально через 7 дней я снова услышала голос Милы по телефону.
— У меня 3-й день лактостаз, только теперь на другой груди. Я уже не знаю, как мне спасаться. Вы не могли бы приехать?
— Есть ли у Вас температура? И как Вы лечились эти три дня?
— Да, температура 38, второй день. Я ставила компресс водка плюс фурацилин, постоянно сцеживаюсь, вчера и сегодня моя мама вызвала массажистку. Она мне размассировала «камни», Вы не представляете как это больно! Я просто криком кричала, но все равно улучшений нет…
— Для того чтобы определить относится ли эта температура к груди, померяйте ее в нескольких местах, под обеими подмышками, во рту, в паху. Если температура в области подмышек самая высокая, то тогда это действительно температура лактостаза. Померяйте и перезвоните мне.
Мила перезвонила и подтвердила, что температура именно грудная.
— Мила, я боюсь, что у Вас уже не лактостаз, а надеюсь, пока еще неинфицированный мастит. Ведь температура держится второй день. Кстати, расскажите, как там Ваши трещины, они прошли?
— Это очень плохо, так как трещина – это прямой путь для проникновения инфекции в молочную железу.
Поэтому, Вам просто необходимо обратиться за помощью не только ко мне, но и к врачу, который назначит Вам антибиотик совместимый с грудным вскармливанием. Но кроме этого, продолжайте часто прикладывать к груди малыша, буквально каждый час, если получится. И важно, чтобы Вы сцеживали пострадавшую грудь не больше 3-х раз в день, чтобы не нагнать много молока в грудь. После такого полного сцеживания прикладывайте кроху, чтобы он высосал остатки молока.
— Да, но я не могу сама себя сцедить, мне больно. Я хотела бы, чтобы Вы мне помогли, приезжайте, пожалуйста.
— Хорошо, я приеду. Теперь несколько слов о том, что в будущем Вам делать не надо, если вновь возникнет такая ситуация.
Первое, что могло привести к усложнению лактостаза – это Ваш компресс водка + фурацилин. Так как водка блокирует выделение окситоцина, а, следовательно, молоко из груди не может хорошо удаляться. Ведь я Вам в прошлый раз рассказывала, что основная помощь в такой ситуации – это хорошее опорожнение груди, теплый компресс не поможет. А у Вас молоко еще больше застаиваться начало, возможно, поэтому поднялась температура. Что же Вы не позвонили мне, не проконсультировались – это же так просто?
Второе, Вы напрасно пригласили специалиста по массажу.
Кормящей женщине надо очень осторожно относиться к груди – ее нельзя сильно мять и делать профессиональный массаж. Массажист, разминая застоявшиеся участки, мог передавить молочные протоки. И лактостаз мог возникнуть на других участках молочной железы.
С Милой мы договорились, что я к вечеру приеду. Но через пару часов она перезвонила и отказалась от выезда, объяснив отказ тем, что она нашла врача, который ей поможет сцедиться и назначит лечение. Я согласилась с ее выбором – ей действительно нужна была медицинская помощь.
Но на следующее утро Мила снова мне звонила и просила меня приехать, поскольку ситуация не улучшилась.
Что ж делать – еду.
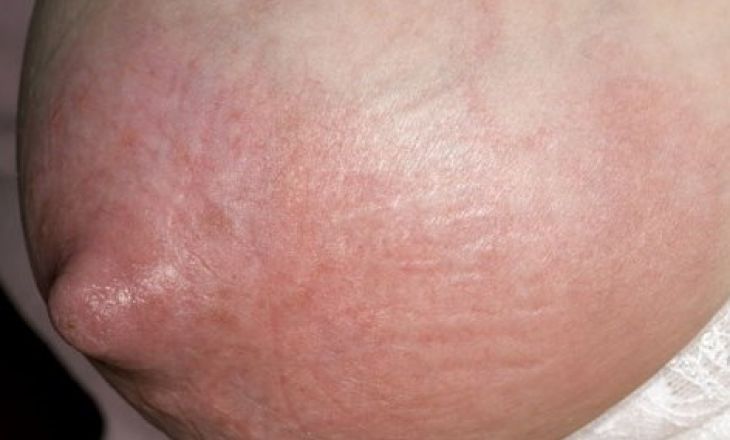
И вот я уже на месте, осматриваю пострадавшую грудь. Каково было мое удивление, когда я увидела сильно отекшую грудь с травмированной кожей вокруг соска! Было 2 области – на вид как два красных бугорка с содранной кожей, уже успевшей подсохнуть.
— Боже, это ссадины? Как это произошло?
— Это у меня после массажа образовалось, кожа нежная, и ее содрали, когда массировали.
— Вы знаете, если этого не знать, можно предположить, что у Вас уже абсцесс, то есть в этих бугорках формируются гнойные мешки. Думаю, что врач, который у Вас был, об этом уже сказал. Расскажите, что он Вам назначил?
— Это был не совсем врач, а психолог со вторым образованием гомеопата. Она меня сцедила, тоже было ужасно больно – она пыталась раздавить уплотнения. А потом научила моего мужа, как правильно «рассосать грудь».
— Ну, муж высасывал молоко, потому что я сцедить не могу сама, а ребенок еще не справляется, он маленький…
— У меня снова нет слов… Как же Вам так удается находить людей, совершенно не сведущих в области грудного вскармливания…
Большое заблуждение, что муж Вам, таким образом, может помочь. Объясню почему. Ни один взрослый человек не сможет высосать молоко тем способом, которым высасывает его ребенок, он утратил это умение.
Ведь вспомните, малыш не сосет грудь в прямом смысле этого слова. Он языком «снимает» молоко с области ареолы, крохе остается после этого только сглотнуть молочко. А Ваш муж так сделать не сможет, он может только тянуть молоко как коктейль через трубочку и тем самым травмирует и без него пострадавшие соски. Кроме того, во рту любого человека есть определенная микрофлора с различными бактериями, и в том числе болезнетворными (например, непролеченый кариес, о котором муж может просто не знать). И эти бактерии он передаст Вам, когда «отсасывает» молоко. А у Вас на соске есть трещина – прямой путь для попадания инфекции, как я уже говорила…
— Мила, послушайте меня, Вам просто необходимо обратиться за помощью к врачу-гинекологу, чтобы он назначил лечение.
Ситуация очень серьезная и у Вас просто нет времени на раздумье. Сегодня 5-й день, у Вас все еще держится температура, отек груди, ссадины, трещины на соске. Большая вероятность, что после осмотра гинеколога он Вам поставит уже абсцесс…
Кормить ребенка одной грудью вполне реально, ему даже не понадобится докорм, грудь будет вырабатывать нужное крохе количество молока
Не впадайте в панику. Вы сможете выкормить ребенка одной здоровой грудью. На время лечения абсцесса, Вам придется отлучить ребенка от пострадавшей груди. Кормить ребенка одной грудью вполне реально, ему даже не понадобится докорм, грудь будет вырабатывать нужное крохе количество молока.
На пострадавшую грудь поставят дренаж, чтобы удалить гной из гнойного мешка, плюс Вам назначат пропить курс антибиотиков и, возможно, какие-то мази. Попросите, чтобы лекарства были совместимы с грудным вскармливанием, объясните, что Вы будете продолжать кормить кроху здоровой грудью.
Кроме этого, сцеживания Вам нужно будет проводить уже не вручную, а молокоотсосом, удобнее электрическим, чтобы не затрагивать гнойный мешок. Сцеживания нужны для того, чтобы лактация в пострадавшей груди не угасла, и после окончания лечения Вы могли бы вернуться к кормлению малыша из обеих молочных желез.
На этом мы с Милой расстались. Позже мы еще созванивались несколько раз, ей действительно поставили диагноз абсцесс и поставили дренаж на пострадавшую грудь. Мила больше месяца кормила ребенка одной грудью, а вторую лечила. Малыш рос хорошо, за 1-й месяц набрал больше килограмма. Конечно, не легко ей пришлось, но она вышла из этой ситуации победителем.
источник
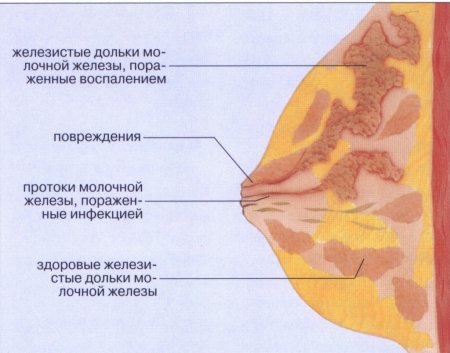
Абсцесс молочных желез – это воспаление участка мягкой ткани молочной железы, который наполняется гноем. Один из разновидностей осложнения после первичных заболеваний груди, таких как: мастит, гематома, кисты или прочих гнойно-воспалительных проблем. Заболевание протекает остро, с повышением температуры, и при несвоевременном лечении может привести к критическому состоянию организма.
По международной классификации болезней, или МКБ 10, ему присвоен код O91.1 «Абсцесс молочной железы, связанный с деторождением» и N60-N64» Болезни молочной железы».
Основной группой, страдающей абсцессом, являются женщины, иногда кормящие матери, особенно когда они впервые после родов начинают кормить грудью. Так же подвержены новорожденные, взрослые мужчины и подростки, хотя у последних двух групп это редкое явление.
По классификации абсцесс маммологи делят на следующие разновидности:
- Подкожный абсцесс , определяется проще остальных, так как расположен неглубоко под кожей и виден по гнойным скоплениям. Очаг определяется на ощупь.
- Субареолярный абсцесс находится в районе сосков, встречается у кормящих женщин.
- Интрамаммарный абсцесс находится в глубине желез груди.
- Ретромаммарный абсцесс расположен между жировой клетчаткой и грудными мышцами. Считается опасным видом, так как грозит выходом гноя в грудную полость.
По заражению абсцесс делится на односторонний (встречается чаще), и двухсторонний, когда поражены обе молочные или грудные железы.
По количеству гнойников абсцессы делятся на одиночные и множественные.
Главной причиной абсцесса является инфекция, которая попадает в молочную или грудную железу через трещины на сосках у кормящих матерей, либо при повреждении ткани. Возбудителями абсцесса являются стафилококковая и стрептококковая инфекции. В связи с ослабленным иммунитетом они поражают уязвимые участки. Также встречается появление абсцесса из-за переохлаждения или гормонального нарушения. Воспаление волосяного корня тоже является причиной абсцесса, образуя нарыв. Провоцировать абсцесс могут наличие пирсинга, курение, отказ от кормления грудью и как результат застой молока, ослабленный иммунитет.
Абсцесс грудной железы образуется также наряду с такими болезнями, как:
- галактофорит, или воспаление молочных протоков
- лактостаз, или застой молока в молочных железах
- мастит, или воспаление паренхимы молочных желез
- новообразования в молочных железах.
При травмировании грудной клетки в основном страдают молочные железы. Внутри тканей сосуды лопаются, образовывая гематомы, которые при наличии инфекции в организме, начинают гноиться. При абсцедировании гнойные образования проникают в ткани и вызывают воспаления.
Симптомами абсцесса являются:
- боли в молочной или грудной железе, не снимаемые даже болеутоляющими средствами, носящие распирающий и давящий характер
- поднятие температуры до 38 градусов и озноб
- образование плотности вокруг воспаления
- отеки и покраснения кожных покровов в районе абсцесса
- у кормящих женщин изменение свойств молока: запах, консистенция, цвет
Если абсцесс образовался из-за повреждения молочной железы, тогда его признаки активизируются через три дня и более. Больных также беспокоит боль, особенно усиливающаяся при тряске, ходьбе. При пальпации на ощупь определяется точный очаг заболевания. Возможно вытекания гноя из соска, местами с кровяными выделениями. Лимфоузлы в подмышках на стороне воспаления увеличиваются и приносят болевые ощущения. Воспаление может провоцировать тошноту, рвоту, учащенное сердцебиение и слабость.
Некоторые симптомы появляются в зависимости от вида болезни.
Если при подкожном воспалении образуется уплотнение и покраснение, то при ретромаммарном абсцессе внешних признаков на молочной железе не наблюдается, так как гнойное воспаление находится глубоко в тканях.
Воспаленная молочная железа приподнимается немного вверх. По симптоматике выявляется полная картина абсцесса.
Для лечения и устранения абсцесса необходимо незамедлительно обратиться к врачу. Это заболевание могут наблюдать маммолог, гинеколог или хирург. Сначала проводится внешний осмотр больного места и прощупывание его пальцами. Для диагностики врачу могут потребоваться следующие процедуры:
- Рентген молочной железы (маммография). Помогает определить форму и размеры очага воспаления. На снимке абсцесс имеет вид кольца со светлой серединой. Плюсом является хорошее качество изображения, благодаря чему видны гнойные образования маленьких размеров. А минус рентгена в том, что он не передает полную картину состояния воспаления на фото.
- УЗИ или сонография молочной железы. Делается для изучения гнойников, их количества, размеров и области их нахождения. Показывает стадию воспаления, и есть ли у него капсула. На сонографическом снимке очаг похож на пятно темного цвета, которое в зависимости от стадии абсцесса имеет размытые или четкие границы. Под пятном расположена дорожка, которая говорит о присутствии гнойной жидкости. Минусом УЗИ является слабое разрешение снимка, которое не позволяет наблюдать небольшие гнойники.
- Компьютерная томография. Назначается, если результат не достаточно ясен. Либо выявляет ретромаммарный абсцесс, не определяемый другими видами обследований. Это идеальный способ исследования любых образований в груди, так как предоставляет очень подробную информацию о воспалении. При УЗИ ультразвук не может проникнуть глубоко в толщу ткани, рентген не показывает полное пространство, оно не помещается на снимке. Минусы исследования в том, что оно дорогостоящее и имеет высокий уровень облучения. Томография назначается в экстренных случаях.
- Пункционная биопсия – сбор биоптата (тканей груди, гноя) с помощью длинной иглы и его изучение с помощью микроскопа.
В лабораторных условиях проводят общий анализ крови и бактериологические исследования. По крови определяется количество лейкоцитов, а по гнойным выделениям определяется возбудитель инфекции.
Дифференциальная диагностика данного заболевания проводится при гематомах, фиброаденомах, флегмоной или карциномой молочной железы. В нее входят такие процедуры, как цитограмма выделений из соска, пункция воспалительного очага и биопсия ткани, которая передается на гистологию. Видео проведения исследований при абсцессе можно найти в интернете.
Рассмотрим возможные направления лечения.
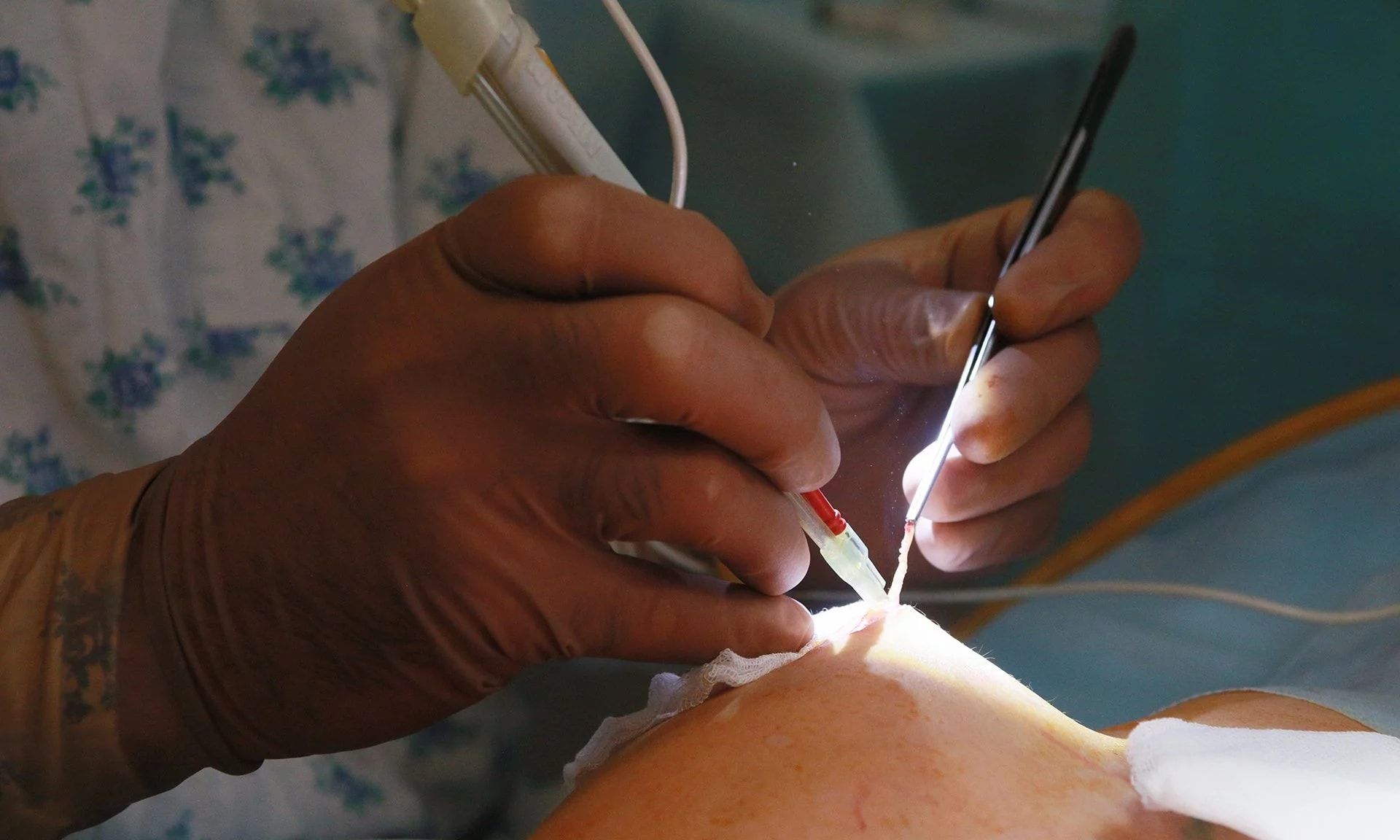
Для лечения абсцесса грудной железы требуется хирургическое вмешательство. Во время операции хирурги вскрывают воспаленный участок и проводят дренирование, то есть выводят гной из очага. Перед вскрытием делается несколько разрезов от соска к основанию груди, все гнойные скопления соединяются и высасываются, затем рана обрабатывается антисептическим раствором. Устанавливается дренаж в виде трубки для высасывания остатков гнойной массы. После установки дренажа разрез ушивается не полностью. В течение трех дней дренаж остается в полости. После прекращения выделений железа зашивается окончательно.
В случае одного воспалительного очага возможна пункционная аспирация, то есть высасывание гнойной жидкости с помощью шприца и введение в освободившееся пространство антибиотика. Процедура дает меньшую эффективность, но не оставляет рубцов. Во время процесса заживления проводятся регулярные перевязки и промывание области раны антисептическими препаратами.
Совместно с хирургическими процедурами врач может назначить лечение антибактериальными препаратами. В зависимости от вида возбудителя инфекции антибиотикотерапия может включать в себя пенициллины, фторхинолоны, цефалоспорины. Иногда врач может назначить компресс с димексидом.
Если произошла интоксикация организма и гнойные поражения были достаточно объемными, может использоваться инфузионная терапия. Она используется для выведения из организма токсических веществ.
Нестероидные противовоспалительные препараты применяют в хирургии для облегчения болевых ощущений, снижения воспаления и нормализации температуры. Для этого через капельницу вводятся глюкоза, белок, солевой раствор, электролиты, сыворотка крови.
После длительного медикаментозного лечения необходимо начать прием иммуномодулирующих препаратов. При грудном вскармливании обязательно прекратить кормление воспаленной грудью во время лечения и периода восстановления. После снятия воспалительного процесса показаны массажи и физиопроцедуры.
На самом начальном проявлении абсцесса, когда бактерии еще не расплавили ткань грудной железы, есть возможность избежания оперативного вмешательства. Для этого используют гепариновую мазь. Она снимает воспаление и выполняет антибактериальную функцию. Также помогает разжижать кровь в месте воспаления, чтобы не образовывались сгустки. Совместно с мазью проводится также лечение антибиотиками. Гепариновой мазью нельзя пользоваться во время беременности.
На начальной стадии абсцесса можно воспользоваться в домашних условиях народными средствами:
- Компрессы из лука. Существуют два способа лечения луком. В первом случае свежая луковица натирается на терке для образования кашицы, ее перекладывают на марлю, затем наносят на больную грудь и оставляют на 5 часов. Через время компресс меняется. Для второго способа необходимо запечь луковицу и смешать с хозяйственным мылом, натертым на терке. Также нанести на марлю и приложить к груди на три часа, дважды в день процедура повторяется.
- Мазь из меда. Приготовить смесь из меда, мази Вишневского и 70% этанолового спирта в равных частях. Такой компресс наносится на больное место на 12 часов.
- Компрессы из алое. Нижний лист алоэ измельчить до состояния кашицы, с помощью марлевой повязки наложить на молочную железу на 12 часов.
Для предупреждения и профилактики абсцесса молочной железы необходимо хорошо и правильно питаться, отказаться от курения, не делать пирсинг сосков, своевременно выявлять эндокринные нарушения, укреплять иммунитет, вести здоровый образ жизни.
Для кормящих женщин профилактика абсцесса заключается в полном и своевременном сцеживании молока, постоянной гигиене молочных желез.
Перед кормлением обязательно мыть руки, принимать воздушные ванны груди, беречься от переохлаждения. При образовании трещин сосков необходимо вовремя их лечить и регулярно менять нательное белье.
Для лечения трещин можно использовать масла с ранозаживляющими свойствами (облепиховое, персиковое), мази Пурелан, Бепантен, Ретинол, Декспантенол, витамин А в растворе. Если своевременно обратиться за медицинской помощью и пройти полный курс лечения, то заживление раны пройдет быстро и молочные железы восстановят свои функции.
источник
После родов прошло полтора месяца, а у меня с 10 дня начались с грудью проблема-температура, на 17-ый день прооперировали абсцесс.
С тех пор хожу на перевязки — сначала стояла трубка, теперь резинка — операция не через разрез была, а через маленькую дырочку. Сделали бакпосев. Оказалось, что через трещены в сосках зашли бактерии. Пролечились ребенка бактериофагом, меня антибиотиком, совместимым с грудным вскармливанием.
Хирурги в один голос говорят, чтоб прекращала ГВ, иначе никогда не сможет зажить этот надрез (сперва из него текло молоко, теперь сукровица идет). Хотят ставить абсцесс на вакуум, но для этого просят остановить лактацию. Я даже таблетки купила, но не решаюсь пить. Да, еще я нацедила 13 л своего грудного молока и мы проверили ребенка на хипповской гипоаллергенной смеси с пробиотиками. Даем правда не более 100-200 гр в день, но у ребенка все ок. Колик нет ттт.
На след недели еду в командировку на 3 дня. Как раз можно там просить таблетки и завершить ГВ. Если кормить моим сцеженным молоком пополам со смесью, то хватит до конца года — чуть больше 3 месяцев ребенок будет на ГВ.
Нужен совет — останавливать сейчас лактацию или нет?
Узнай мнение эксперта по твоей теме
Психолог. Специалист с сайта b17.ru
Психолог. Специалист с сайта b17.ru
Психолог, КПТ-терапевт. Специалист с сайта b17.ru
Психолог. Специалист с сайта b17.ru
Психолог, Личная встреча Скайп. Специалист с сайта b17.ru
Психолог, Онлайн-психолог. Специалист с сайта b17.ru
Психолог, Супервизор, Системный семейный терапевт. Специалист с сайта b17.ru
Психолог. Специалист с сайта b17.ru
Психолог, Супервизор, Медицинский психолог. Специалист с сайта b17.ru
Психолог, Дианалитик. Специалист с сайта b17.ru
ПроПить таблетки, извините, ошиблась
Ну если у Вас такие ужасы и врачи настаивают на прекращении ГВ ради Вашего здоровья, то лучше сейчас свернуть лактацию. Не корите себя, Вы ж не такая, которая отказывается от ГВ, просто потому, что не хочет.
Тут разве врачебный форум? ПОчему вы не хотите довериться рекомендациям ваших врачей?
лактация — это очень важно. и не врачам растить вашего ребенка. а тебе. вот и думай. хотя бы проконсультируйся с другими врачами. и не руби с плеча. ведь абсцесс они допустили, не предотвратили, почему не смогли на ранней стадии это контролировать? а бросить всегда можно. а гв как ни крути — это супер. может как нибудь посцеживаться? и не всегда нужно доверять врачам. нужно анализировать.
Кормить гноем ребенка? Зачем?
Если у вас склонность к абсцессам такая, однозначно сворачивайте. Либо молоко жирное и протоки узкие, либо ваша грудь просто неудачна для кормления грудным.
Мою подругу 4 раза оперировали, не через трубочки, от груди остались почиканные лоскутки:( 4 раза в больнице без ребенка была.
И кому это нужно?:(
Второго ребенка уже кормила только смесями, потому что история при рождении ребенка повторилась, 6 день и абсцесс.
лактация — это очень важно. и не врачам растить вашего ребенка. а тебе. вот и думай. хотя бы проконсультируйся с другими врачами. и не руби с плеча. ведь абсцесс они допустили, не предотвратили, почему не смогли на ранней стадии это контролировать? а бросить всегда можно. а гв как ни крути — это супер. может как нибудь посцеживаться? и не всегда нужно доверять врачам. нужно анализировать.
Зачем ценой своего здоровья кормить ребенка грудью ? Вы можете представить, что может быть с абсцессом и вашей грудью? Можете вообще без груди остаться, а в худшем случае — ребенок без матери.
У вас в груди постоянный источник бактерий и инфекции из этого незаживающего разреза, наверное гноится и да и самочувствие не очень, слабость.
Возможно, вам мозги промыл какой-то консультант по ГВ, типа кормить нужно в любом случае, даже под накрозом, любое молоко полезней, чем эта «дрянная» смесь.
Даже коровье молоко выливают, если у нее проблемы с выменем, воспаления и абсцессы.
а бросить всегда можно. а гв как ни крути — это супер. может как нибудь посцеживаться? и не всегда нужно доверять врачам. нужно анализировать.
Женщина не только самка,но и социальный объект. ГВ это важно,но нельзя продолжать кормить грудью ценой своего здоровья. Малыши растут прекрасно и на смесях, не делайте культа из ГВ
Представляю, как она сцеживается. Наверное, жутко больно, ведь там послеоперационный шов, который даже не зажил. Так и сукровица и выделения могут попасть в сцеженное.
Даже коровье молоко выливают, если у нее проблемы с выменем, воспаления и абсцессы.
лактация — это очень важно. и не врачам растить вашего ребенка. а тебе. вот и думай. хотя бы проконсультируйся с другими врачами. и не руби с плеча. ведь абсцесс они допустили, не предотвратили, почему не смогли на ранней стадии это контролировать? а бросить всегда можно. а гв как ни крути — это супер. может как нибудь посцеживаться? и не всегда нужно доверять врачам. нужно анализировать.
абсцесс контролировать никак нельзя, да и предотвратить тоже, он либо развивается, либо нет, и лечение только операционное.
абсцесс контролировать никак нельзя, да и предотвратить тоже, он либо развивается, либо нет, и лечение только операционное.
Ну из соска то гной не идет и сукровица тоже. Идет из надреза, который в 3 см выше ореолы соска. Когда шло молоко от-туда очень боялась за ребенка. Потому что во время кормления оно на него попадало. Правда хирурги сказали, что антибиотиками, которые они заливают в полость и которые мне прокололи, они стафилококк точно уже убрали.
Но действительно сцеживаться и даже просто ходить больно. Думаю это резинка, которая там стоит, доставляет боль. Но если ее сейчас убрать, — может нагноиться. Мы пытались сделать это на 3 дня. Температура поднялась. Опять поставили. В общем по словам этого хирургического консилиума нужно поставить на какое-то время вакуум, чтобы стянуть стенки абсцесса, а для этого нужно чтобы молоко точно не вытекало во внутрь абсцесса, а оно все еще просачивается.
Так что нужно полностью остановить лактацию. Потом стянуть стенки. И потом уже закрыть надрез.
И хирурги не виноваты. Я сперва попала к специалисту по ГВ. Она меня 2 дня сцеживала. Потом отправила к ним. Они делали физиопроцедуры и через 2 дня пришли к выводу что это абсцесс на месте старой маленькой кисты. Я проверила еще в другой клинике у маммолога, подтвердила диагноз и сразу прооперировали.
Просто невезение одновременно: через трещины зашел стафилококк, киста и резкое прибытие молока с невозможностью сцедиться в течении 6 часов.
Ну в общем я мнение большинства поняла, — останавливать.
Хотя до слез обидно.
Моей маме в такой же ситуации врач порекомендовал обрабатывать раствором марганцовки синего цвета (сказал шепотом и чтобы никому ни-ни). После этого все зажило и кормила до 1,8.
Я сперва попала к специалисту по ГВ. Она меня 2 дня сцеживала.
Автор, а по каким причинам вы так боитесь останавливать лактацию? Если вы думаете, что лишаете ребенка полезного, то ошибаетесь, дети на смесях ничуть не хуже. Глупо мучить себя, этой жертвы никто не оценит.
Автор, а по каким причинам вы так боитесь останавливать лактацию? Если вы думаете, что лишаете ребенка полезного, то ошибаетесь, дети на смесях ничуть не хуже. Глупо мучить себя, этой жертвы никто не оценит.
Думаю, нужна консультация у нестандартных людей, если вы хотите сохранить ГВ. Обратиться к фитотерапевту, гомеопату, и задать такой вопрос тут: http://vk.com/topic-907410_22798211?offset=5320. woman в большинстве не для мудрых людей.
Думаю, нужна консультация у нестандартных людей, если вы хотите сохранить ГВ. Обратиться к фитотерапевту, гомеопату, и задать такой вопрос тут: http://vk.com/topic-907410_22798211?offset=5320. woman в большинстве не для мудрых людей.
Думаю, нужна консультация у нестандартных людей, если вы хотите сохранить ГВ. Обратиться к фитотерапевту, гомеопату, и задать такой вопрос тут: http://vk.com/topic-907410_22798211?offset=5320. woman в большинстве не для мудрых людей.
15, все что находится в крови у матери поступает в молоко. Это замкнутая система. А у вас в крови воспаление в чистом виде. Вы больны, вам кормить нельзя.
Стафилоккок не может быть только в одном месте груди, он 100 % присутствует в молоке.
а может ей пока молоко не давать, потихоньку сцеживать, а потом вылечившись опять кормить? надо же разные варианты рассматривать, хотя конечно, если гной и боль — ***. это надо.
По тем самым причинам, что ЛЮБАЯ женщина может кормить своего ребенка грудью и она должна это делать до самотлучения. А если ребенку не давать грудного молока, то он вырастет больным, не общительным, тупым и с наплевательским отношением к матери.
***, ты наверно думаешь что перед асбцессом нет никаких признаков, нет никаких симптомов?
сразу, за полчаса начинается такое воспаление с гноем, которое только оперируется. а до этого че было?
а может ей пока молоко не давать, потихоньку сцеживать, а потом вылечившись опять кормить? надо же разные варианты рассматривать, хотя конечно, если гной и боль — ***. это надо.
источник
Рассмотрим наиболее популярные сложности, которые могут возникнуть в период лактации у кормящей матери.
Прилив молока на второй-четвертый день после родов – это естественно, так как запуск «молокозавода» в организме новоиспеченной мамочки происходит только после гормональной перестройки. Приход на смену молозива настоящего молока для женщины часто является, как ни странно, весьма неожиданным и болезненным. Грудь становится проблемой и для мамы – боль, и для малыша – неудобно брать. Стоит еще отметить, что при приходе молока у некоторых молодых мам наблюдается небольшой подъем температуры тела.
Как справиться с переполненностью груди?
1. Самая первая помощь – это питьевой режим, который нужно соблюдать сразу после родов. Наиболее распространенный вариант:
— первый день: пить столько, сколько хочется;
— второй день: 1 литр жидкости в чистом виде;
— третий день: воды (именно воды, а не чего-то другого) 200 мл; других источников жидкости нужно избегать;
— четвертый день и последующие дни: обычный питьевой режим.
Нагрубание молочных желез в первые дни после родов – это временное явление. Когда выработка молока станет соответствовать потребностям ребенка, то все само собой уладится. Однако молодой маме стоит быть готовой к тому, что неприятные ощущения в груди, связанные с переполненностью молоком, могут вернуться. Чаще всего это наступает, когда по какой-то причине пропускается одно из кормлений.
Засорение протоков может быть обнаружено женщиной при обычной пальпации. Для этого явления характерно не очень большое уплотнение, в месте которого под давлением появляется боль. Чаще всего закупориваются млечные протоки при пропуске ночных кормлений, если режим был отлажен на прикладывание ребенка и в это время.
Протоки могут засориться, если малыш кушает не регулярно либо же кушает грудь, но не до конца. Еще одна причина данного явления — слишком тесный бюстгальтер. Следующая причина достаточно редко рассматриваться всерьез, но и она имеет место быть – недостаток отдыха.
Как справиться с засорением протоков?
— Самое первое «лекарство» — это полноценный отдых. Пусть лучше молодой папа сам приготовит себе ужин, чем жена стоит у плиты, вместо отдыха. Недостаток сна негативно влияет на лактацию. Это может привести к тому, что придется покупать смесь, которая нынче не дешевая.
— Если грудь болит из-за закупорки протоков, то нельзя самостоятельно отнимать кроху от больной груди. Лучше чем он, никто не расцедит грудь молодой маме. Если засорение млечных протоков запустить, то это может привести к более тяжелому последствию — маститу (воспалению груди).
Мастит — это одно из самых серьезных осложнений. Оно чаще всего возникает именно у кормящих матерей. Самый опасный период для данного заболевания – это девятые-двадцать вторые сутки после родов.
Для появления мастита необходимо, как правило, несколько факторов. Самые распространенные из них:
1) снижение сопротивляемости защитных сил организма после перенесенного стресса, вызванного процессом родов;
2) обезвоживание;
3) некачественное/недостаточное питание молодой мамы, истощение;
4) переутомление/недосып;
5) переохлаждение;
6) засорение млечных потоков, неполное опорожнение молочной железы;
7) трещины на сосках.
Мастит – это коварное заболевание. Воспаление молочной железы иногда приводит к абсцессу. Боль при мастите может быть и обжигающе, и пульсирующей. Сопутствующие явления при данном заболевании (помимо боли): затвердение, припухание, покраснение, болезненность, ощущение жара в груди. Многие молодые мамы жалуются также на сильное переутомление, некоторую апатию. При мастите может резко и значительно подняться температура тела.
Как справиться с маститом?
Здесь очень важно бросить все и вся, чтобы как можно быстрее и качественнее оказаться себе помощь. Неправильные действия – конец грудному вскармливанию.
Если мастит только-только намечается, то можно в качестве дополнительного лечения использовать один из вариантов компресса:
1) из капустных листьев. Для его приготовления потребуется лист свежей капусты. Перед накладыванием листа на больное место, на нем нужно сделать несколько насечек, чтобы начал выделяться сок. Компресс выглядит так: лист капусты, теплая и чистая ветошь. Менять его нужно как минимум раз в три-четыре часа; ночью можно не трогать.
Если мастит перешел в следующую стадию, то здесь нужно вызвать на дом врача. Часто лечение мастита сопровождается приемом антибиотиков. Современная фармацевтика предлагает такие варианты лекарств, которые не заставят бросить грудное вскармливание. К тому же отказ от прикладывания только усугубит ситуацию.
После приема таблеток по состоянию мамы можно дать следующую рекомендацию: восстановить микрофлору кишечника с помощью кисломолочных продуктов. Если в работе системы пищеварения возникли проблемы у ребенка, то малышу нужно подавать препараты с бифидо- и лактобактериями.
Воспаление, перешедшее в абсцесс, требует срочного лечения. Здесь без врача не обойтись.
Самые распространенные симптомы заболевания – это локальное припухание с острой пульсирующей болью, жар, покраснение груди, излишняя болезненная чувствительность, высокая температура, резкое ухудшение общего состояния.
Как справиться с абсцессом?
Самое лучшее лечение – это профилактика. Здесь это правило как нельзя кстати. С абсцессом молодые мамы могут попасть и в больницу, где будет проведена операция по вскрытию гнойника. Больная грудь требует обязательного сцеживания.
Кормление ребенка молоком можно продолжать со второй груди. При лечении о намерениях продолжать ГВ должен быть осведомлен лечащий врач, чтобы он смог подобрать максимально подходящие лекарственные средства.
источник
Абсцесс является нарывом и местом скопления гноя. Гной может появиться из-за острой или хронической местной инфекции. При абсцессе происходит разрушение тканей в очаге, поражённом инфекцией. Возникнуть гнойник может не только на кожном покрове, но и внутри организма в каком-либо органе. При возникновении абсцесса происходит образование стенки-мембраны, которая закрывает гнойный участок от других здоровых тканей. Таким образом происходит защита здоровых тканей от возможного заражения. Различается несколько видов абсцессов в зависимости от их расположения. Но образование нарыва на любом органе или ткани сопровождается сильной болью, и при отсутствии своевременного лечения возможны осложнения.
Заболевание может появиться из-за попадания в организм пациентки бактерий, грибов, вирусов. Они проникают через повреждения кожных покровов, слизистые оболочки. Возбудителем болезни чаще всего выступает смешанная флора, в которой преобладают такие составляющие, как:
- стафилококк,
- стрептококк,
- кишечная и другие типы палочки.
Абсцесс развивается и на фоне хронических болезней.
Причиной появления заболевания может служить не соблюдение правил септики, гигиены, антисептики. В данном случае раны, царапины не обрабатываются должным образом, что приводит к заражению.
О наружных абсцессах говорит болезненный твердый узел с покраснениями по кругу. Через определённый промежуток времени (от двух дней до двух недель) на этом месте появляется капсула, заполненная гнойной массой. Подобный воспалительный очаг сразу можно распознать, так как он располагается в мышце, под кожей.
Также абсцесс может размещаться во внутренних органах. Существуют общие симптомы, которые говорят о развитии заболевания.
- Изменение цвета кожных покровов (в большинстве случаев – покраснение).
- В месте воспаления ощущается боль.
- Повышенная температура тела.
- Припухлость.
- Нарушение функционирования внутреннего органа.
- Головные боли.
- Общее недомогание, чувство слабости.
- Частичная потеря аппетита.
Внешний абсцесс гораздо проще распознать, чем воспалительные очаги, которые расположены во внутренних органах. Предварительный диагноз может ставиться на основе общего осмотра, изучения доктором истории заболевания. Врачом выясняются причины появления абсцесса.
Для определения внутренних воспалительных очагов используются такие методы, как:
- анализ крови, мочи, кала;
- УЗИ внутренних органов;
- рентген поражённого участка;
- МРТ.
Нередко в период лечения мамам приходится приостанавливать грудное кормление, так как терапия включает прием препаратов, которые могут негативно влиять на здоровье ребенка. Оно может длиться разное время в зависимости от продолжительности терапии. Врач может приписывать лекарства, которые запрещены к применению в период лактации. Кормящим мамам нужно будет подобрать продукты, заменяющие грудное молоко. Это несколько усложняется, так как выбрать наиболее оптимальные варианты, которые подойдут в конкретном случае, можно только, если пройти определенное обследование.
Несвоевременно обнаруженное заболевание, неадекватное его лечение может привести к ряду последствий. Осложнения характерны практически для всех типов абсцессов.
- Воспаленная полость может прорваться наружу или внутрь, в результате чего остаются рубцы, заражение распространяется.
- Попадание бактерий в кровь (сепсис).
- Кровотечения во внутренних органах.
- Частичное нарушение или прекращение функционирования органов или систем.
- Потеря аппетита приводит к истощению, развитию болезней на его фоне.
- Распространение заражения в здоровых органах.
Абсцесс входит в категорию инфекционных заболеваний, поэтому требует оперативного вмешательства доктором. Самостоятельное вскрытие недопустимо. Также кормящим мамам категорически запрещено принимать какие-либо медикаменты, использовать средства народной медицины без консультации специалиста. При первых проявлениях им следует в обязательном порядке обратиться за квалифицированной помощью к врачу.
Лечение абсцессов включает использование консервативных и хирургических методов. Чаще всего они используются параллельно. Медикаментозный курс состоит из приема таких медикаментов, как:
- антибиотики;
- муколитики, позволяющие разжижать вязкие массы;
- препараты для снятия боли, устранения интоксикации организма, понижения жара, отхаркивания и т.д.;
- общеукрепляющие средства для корректировки обмена вещества, восстановления функциональности органов;
- витамины.
Гнойные полости в большинстве случаев вскрываются. Устанавливается дренаж, который обеспечивает постоянный отток содержимого воспалительного очага. Внутренние абсцессы прокалываются специальной иглой (пункция) с аспирацией гнойных масс. В его полость вводятся лекарственные препараты.
После того, как абсцесс был вскрыт, врач может назначить пациентке ряд процедур, среди которых:
- специальная диета, правильное питание, богатое на витамины и микроэлементы;
- прием антибактериальных средств;
- перевязки, регулярный осмотр.
Лечение зачастую проводится в стационаре. В случае с незапущенными формами заболевания, незначительными хирургическими вмешательствами пациентка может находиться дома.
Нередко основным методом эффективного лечения может быть только проведение операции. В определённых ситуациях проводится частичное или полное удаление органа (резекция). Оно актуально при хроническом течении болезни.
Терапия абсцессов может проводиться народными средствами. Кормящие мамы могут использовать разные растения и травы, препараты на их основе. Смеси включают такие ингредиенты, как:
Все средства должны назначаться только врачом.
Кормящие мамы должны бережно относиться к своему здоровью. Все небольшие раны, порезы и царапины обрабатываются соответствующими дезинфицирующими средствами. При появлении даже незначительных симптомов, которые не характерны для послеродового периода, им необходимо сразу обратиться за консультацией к доктору.
Также профилактика включает соблюдения всех правил гигиены, септики и антисептики. Кормящим мамам следует правильно и сбалансировано питаться, больше проводить время на свежем воздухе. Для предупреждения абсцессов лучше проводить и профилактику иммунодефицита.
источник
Очень хорошо, когда при появлении первых признаков проблем, молодая мамочка может понять, что происходит и предпринять нужные действия для нормализации своего здоровья. Давайте ознакомимся с симптомами и способами преодоления таких «врагов грудного вскармливания», как засорение молочных протоков, переполнение груди, мастит и абсцесс груди.
Если по каким-либо причинам грудь опорожнялась частично или были пропуски в кормлении, то может произойти пережатие или, проще говоря, «закупорка» молочных путей. Первыми симптомами такого неприятного процесса являются появляющиеся уплотнения в груди, они могут быть небольшими и встречаться в разных частях округлости груди. Такие уплотнения дают неострую, ноющую боль в груди.
Причины такого явления могут быть самые различные, к примеру, малыш пропустил несколько ночных кормлений из-за крепкого сна или кроха приболел, и стал съедать меньше маминого молока. Причиной застоев может быть и неудобный, сжимающий бюстгальтер, грудь во время лактации становится несколько больше и лучше приобрести новый подходящий бюстгальтер, чем использовать тесный и давящий. А в некоторых случаях к застою молока приводит и переутомление мамы, постоянное недосыпание, в таком случае на время отложите дела, которые могут подождать или подключите к процессу ухода за малышом родственников, чтобы вы могли, как следует отдохнуть.
Также старайтесь больше кормить малыша той грудью, в которой вы чувствуете «преизбыток» молока. Вновь прибывшее и исходящее молочко прочистит засоренные протоки. Можно перед кормлением выполнять массаж груди, для выведения застоявшегося молока, или применять различные позы кормления, чтобы опорожнялись различные молочные каналы.
Регулярное кормление грудью по правильному режиму – вот самая главная профилактика от образования застоев в молочных каналах.
Многие знают о том, что в первые дни после родов в женском организме вырабатывается молозиво, которое лишь на третий-четвертый день сменится на обычное грудное молоко, а это в свою очередь чревато переполнением груди. Вы сразу поймете, что грудь переполнена по ощущению тяжести в груди, они увеличатся в размерах и станут твердыми на ощупь.
Казалось бы, много молока – это прекрасно, но такой избыток мучителен как для мамы, у которой может повышаться температура и болит грудь, так и для малыша, ведь он может просто захлебываться обилием молока.
Используйте при кормлении обе груди. Пусть кроха съедает меньше но ест чаще, чем обильное кормление но с четырехчасовыми перерывами. Но не нужно надеяться лишь на ребенка, в первые дни малыш не может есть очень много, поэтому при переизбытке молока, выполните массаж груди, а затем сцедите молоко, до снятия «окаменелости» груди. Если грудь плохо расцеживается, можно стать под теплый душ и молоко будет выходить легче.
Но только не стоит «злоупотреблять» сцеживанием. Ведь организм будет увеличивать притоки молока, и этот процесс может стать бесконечным, сцеживайтесь лишь в начале процесса кормления в первые недели после родов или при «окаменелостях» груди. Со временем организм приспособится под потребности малыша, и будет вырабатывать столько молока, сколько кроха съедает.
Наиболее неприятное и болезненное явление, которое приносит множество неудобств кормящей маме и может иметь осложнения. Чаще всего мастит может развиться в период с начала второй недели до конца четвертой недели после родов. Спровоцировать мастит могут несколько причин. Ослабленность организма после родов, обезвоживание и истощение в сочетании с преизбытком молока и закупоркой протоков могут привести к развитию мастита.
Если ребенок не полностью опорожняет грудь, да еще на груди образовываются трещины и ранки, которые могут стать проводниками микробов, то легко может развиться мастит. Сам процесс «расцветания» мастита болезнен и мучителен, а последствием может стать абсцесс груди.
Симптоматика мастита сопровождается резким скачком температуры, общей слабостью, ознобом.
Самый известный компресс – из свежих листьев капусты, который следует слегка посечь ножом и приложить на грудь, обмотав сверху полотенце. Подобные компрессы можно делать из творога, тертого сырого картофеля, листьев лопуха, свеклы и меда или лепешек из муки и меда. Менять компресс надо раз в 4 часа или оставлять на всю ночь.
Если все самостоятельные усилия не дают результатов, то непременно обращайтесь к врачу. Обычно назначают антибиотики, при которых разрешено кормление грудью. Но конечно, лучше контролировать и регулировать приток молока к груди, чем после бороться с тяжелыми явлениями.
Столкнувшись с началом абсцесса груди, не нужно полагаться на методы самолечения и народные премудрости – поздно, следует немедленно обращаться к врачу, и проходить медикаментозное лечение. Симптоматика абсцесса ярко выражена – пульсирующая боль, боль при надавливании на грудь, припухлость, высокая температура, ощущение жара и в зоне абсцесса, покраснение.
Обязательно согласуйте с лечащим врачом возможность кормления и приема препаратов, чтобы не навредить малышу.
источник
Абсцесс молочной железы это воспалительно-гнойный очаг в толще мягких тканей молочной железы, который представляет собой окруженную капсулой полость с гнойным содержимым внутри.
Патология является типичным представителем гнойных заболеваний мягких тканей – протекает остро, не только проявляется в виде местного процесса, но и провоцирует ряд изменений общего состояния организма и при отсутствии адекватного лечения приводит к довольно тяжелым осложнениям, которые, в свою очередь, при прогрессировании могут даже привести к летальному исходу.
Следует разграничить такие понятия, как молочная и грудная железа. Первой обозначают железу у женщин, вторую – у мужчин. В силу меньшей развитости тканей грудной железы у представителей мужского пола ее абсцесс наблюдается относительно редко, а если возникает, то протекает с менее выраженной клинической картиной, чем абсцесс молочной железы.
В большинстве случаев абсцесс молочной железы развивается у женщин репродуктивного возраста (способных забеременеть и родить). В 2% всех клинических случаев он диагностируется у кормящих. Если развитие абсцесса молочной железы спровоцировано лактацией, то он зачастую развивается в первые 6 недель с момента рождения ребенка. Но по другим причинам, без провоцирующего лактационного фактора, патология может возникнуть у кормящих матерей в любой момент.
Нагноение тканей молочной железы может встречаться у новорожденных девочек в первые 1-1,5 месяцев жизни.
Зачастую абсцесс молочной железы это одностороннее явление. Двусторонние абсцессы возникают очень редко – в основном они выявляются у младенцев. Также довольно редко возникают множественные абсцессы одной молочной железы.
Непосредственная причина формирования абсцесса молочной железы – это патогенные микроорганизмы, которые проникли в ткани железы и спровоцировали ее воспалительное поражение, рано или поздно трансформирующееся в гнойник. Чаще всего патологию вызывают инфекционные возбудители неспецифических воспалительных заболеваний – это:
- стафилококки (в частности золотистый стафилококк);
- стрептококки;
- протей;
- кишечная палочка;
- ассоциация двух или нескольких видов указанных возбудителей.
Помимо того, болезнь может быть спровоцирована возбудителями специфических инфекций – чаще всего это:
- микобактерии туберкулеза (палочка Коха);
- клостридии, провоцирующие развитие газовой гангрены;
- синегнойная палочка – возбудитель раневых инфекций;
- актиномицеты – патогенные грибы, которые провоцируют актиномикоз.
Реже абсцесс молочной железы провоцируют другие возбудители специфической или неспецифической инфекции – такие, как:
- пневмококки;
- диплококки;
- гонококки;
- бледная трепонема – провоцирует развитие сифилиса;
- бруцеллы – вызывают бруцеллез;
- возбудители туляремии (Francisella tularensis);
- лейшмании – вызывают лейшманиоз;
- микобактерии лепры.
В большинстве случаев попадания указанных возбудителей в ткани молочной железы недостаточно для формирования ее абсцесса. Зачастую гнойник образуется на фоне таких заболеваний или патологических состояний, как:
- лактостаз – застой молока в молочных железах;
- мастит – воспалительное поражение паренхимы молочных желез;
- травмы грудной клетки, при которых травмируется молочная железа;
- галактофорит – воспаление молочных протоков;
- другие воспалительно-гнойные заболевания молочной железы и не только ее;
- новообразования молочной железы;
- гормональный сбой.
Мастит, который ведет к образованию абсцесса молочной железы, зачастую возникает на фоне лактостаза. Это одна из наиболее частых причин абсцедирования тканей молочной железы – абсцесс развивается в 6-11% всех клинических случаев мастита.
Травмы грудной клетки у женщин практически в 95% всех случаев сопряжены с травмами молочной железы. Травматизация железистых тканей приводит к разрыву сосудов, который сопровождается внутритканевым кровотечением и образованием гематомы (сгустка крови) — она, в свою очередь, при присоединении патогенной инфекции нагнаивается.
Воспалительные изменения, которые наблюдаются при галактофорите, чаще всего формируются на фоне травм молочной железы. Галактофорит – это одна из разновидностей нелактационных маститов.
Провоцировать развитие абсцесса молочной железы могут такие ее новообразования, как:
- кисты – полостные образования с жидким содержимым внутри;
- доброкачественные опухоли;
- злокачественные неоплазии.
Причиной нагноения в данном случае является то, что такие формирования сдавливают молочные протоки, из-за чего развивается их закупорка. Далее при присоединении инфекционного агента происходит воспаление и нагноение тканей молочной железы. Также указанные новообразования сами могут подвергаться нагноению – в частности, это злокачественные опухоли в запущенном состоянии, на стадии распада.
Гормональный сбой вызывает лимфостаз (застой лимфы) в молочных железах, что зачастую сопровождается активизацией патогенных микроорганизмов и, как следствие, нагноением тканей молочной железы. Гормональные расстройства, способные причинить развитие абсцесса молочной железы, наблюдаются:
- при различных нарушениях со стороны эндокринной системы (их следствием может быть мастопатия, на фоне которой и развивается абсцесс молочной железы);
- у новорожденных.
Гнойно-воспалительные патологии, на фоне которых может сформироваться абсцесс молочной железы, это чаще всего:
- фурункулез – формирование нескольких фурункулов (фурункул это гнойное воспаление волосяного мешочка);
- подмышечный лимфаденит – воспалительное поражение подмышечных лимфатических узлов;
- пиодермия – гнойное поражение поверхностных слоев кожи;
- карбункул – гнойное поражение, которое развивается вокруг группы волосяных мешочков и сальных желез с втягиванием в патологический процесс кожи и подкожной жировой клетчатки.
При таких процессах болезнетворные микроорганизмы с током лимфы быстро проникают в ткани молочной железы и провоцируют в них воспалительный процесс с последующим образованием абсцесса.
Выделен ряд факторов, при наличии которых повышается риск возникновения абсцесса молочной железы. Это:
- нарушения иммунитета различного происхождения;
- трещины соска молочной железы;
- курение;
- эндокринные патологии;
- медицинские манипуляции с инвазией (проникновением) в ткани молочной железы – небольшие операции на железе (например, удаление небольших доброкачественных опухолей), дуктография (рентгенологическое исследование молочной железы с предварительным введением контрастного вещества в ее протоки);
- пирсинг соска, проведенный с нарушением санитарно-гигиенических норм.
В большинстве случаев абсцесс молочной железы развивается как вторичная инфекционная патология железы – то есть, формирующаяся на фоне других инфекционных поражений и выступающая их осложнением. Пути проникновения инфекции в ткани молочной железы следующие:
- через поврежденные ткани соска;
- через поврежденные ткани ареолы;
- с током крови из других воспалительных или воспалительно-гнойных очагов;
- с током лимфы из тех же очагов.
Инфекционно-воспалительный процесс развивается следующим образом. Возбудители попадают в ткани железы, накапливаются, размножаются, продукты х жизнедеятельности выделяются в ткани, что вызывает активизацию защитных сил организма.
Возникает реактивный воспалительный отек, отечные ткани давят на сеть мелких сосудов, вызывая нарушение микроциркуляции. При этом повышается проницаемость сосудистой стенки, межклеточная жидкость попадает в молочные протоки и провоцирует в них застой, что способствует более быстрому размножению инфекционного агента и, как результат, активации защитных сил организма. Как результат, наступают:
- гнойное расплавление тканей;
- отграничение их от здоровых тканей;
- формирование ограниченной полости с гноем.
Абсцессы молочной железы классифицируют по:
- втягиванию в процесс одной или двух молочных желез;
- локализации гнойников;
- их количеству.
По втягиванию в патологический процесс молочных желез абсцессы бывают:
По локализации выделяют абсцессы молочной железы:
- подкожные – располагаются поверхностно, их нетяжело диагностировать, так как гной визуализируется через кожу над абсцессом;
- субареолярные – располагаются под соском и его ареолой, в основном диагностируются у кормящих матерей;
- интрамаммарные – такие абсцессы выявляют на различной глубине в толще железистой ткани молочной железы;
- ретромаммарные – располагаются в пространстве между ретромаммарной жировой клетчаткой и грудными мышцами. Расцениваются как самые неблагоприятные абсцессы молочной железы, так как существует угроза поражения мышц грудной стенки с их последующим гнойным расплавлением и прорыв гноя в плевральную полость.
По количеству гнойников, выявленных в одной железе, абсцессы классифицируют как:
Признаки, свидетельствующие про образование абсцесса молочной железы, это:
- боль;
- отек;
- гнойное отделяемое;
- нарушение общего состояния.
Характеристики болей:
- по локализации – в месте формирования гнойника;
- по распространению – болями может быть охвачена вся молочная железа;
- по характеру – резкие, пульсирующие;
- по интенсивности – выраженные, усиливаются при тряской езде, ходьбе, прыжках и другой активности;
- по возникновению – постоянные, нарастающие.
Отек практически сразу охватывает всю молочную железу.
Гнойное отделяемое бело-желтоватого цвета может появиться из соска, нередко гной смешан с кровью.
Нарушение общего состояния возникает из-за интоксикации, развивающейся при абсцессе молочной железы. Его признаками являются:
- гипертермия (повышение температуры тела) – в основном до 38-39 градусов по Цельсию;
- тошнота и рвота;
- нарастающая слабость;
- головокружение;
- ухудшение, а затем и полное отсутствие аппетита.
Если причиной нагноения стала травма молочной железы, то абсцесс может появиться на 3-5 сутки с момента травмы, в других случаях он способен развиться на первые или во вторые сутки с момента инфицирования тканей молочной железы.
В целом диагностика абсцесса молочной железы не представляет трудностей. Для постановки правильного диагноза важными являются жалобы больной, данные анамнеза и дополнительных методов исследования – физикальных и лабораторных, а при каких-либо сомнениях – инструментальных.
Данные физикального исследования будут следующие:
- при осмотре – пораженная гнойником молочная железа увеличена в размерах, отечна, кожа над гнойным очагом кожа – гиперемированная, при поверхностном расположении гнойника можно под кожей увидеть скопление гноя. При прогрессировании заболевания и/или возникновении осложнений визуализируется ухудшение общего состояния пациентки – адинамия, желание лечь, вызванное общей слабостью;
- при пальпации (прощупывании) – выраженная болезненность молочной железы и флюктуация (ощущение колебания жидкости) в области гнойника, болезненность соседних участков. При поверхностном расположении абсцесса из него может выделяться гной. Также пальпируются увеличенные подмышечные лимфатические узлы, нередко болезненные.
Для гнойников различной локализации могут быть характерными следующие данные физикального обследования:
- при субареолярном расположении – из-за отека тканей сосок и ареола увеличены, плотное болезненное образование прощупывается в околососковой зоне;
- при интрамаммарном расположении – внешние изменения молочной железы зависят от размера гнойника и выраженности гнойно-воспалительного процесса – от слегка отечной молочной железы без изменений со стороны кожи до выражено отечной с покраснением большего участка кожи. Абсцесс может прощупываться при глубокой пальпации в виде плотного образования;
- при ретромаммарном расположении – молочная железа приподнимается вверх и становится похожей на полусферу, направленную вперед и вверх, но при этом изменения в тканях не визуализируются, отек не наблюдается.
Инструментальные методы, которые могут быть использованы для подтверждения диагноза, следующие:
- ультразвуковое исследование молочной железы (УЗИ) – помогает определить расположение, размеры, количество гнойников, их сообщение друг с другом, а также с молочными протоками;
- маммография – чаще всего практикуется рентгенологическая разновидность этого метода, при которой делают рентгенологический снимок, на нем определяют локализацию, форму и размеры гнойника. Также практикуются томосинтез, магниторезонансная, оптическая и ультразвуковая маммография;
- компьютерная томография молочной железы – позволяет выявить ретромаммарный абсцесс, также привлекается при неудовлетворительных результатах маммографии и УЗИ молочной железы;
- пункционная биопсия – с помощью тонкой длинной иглы делают прокол мягких тканей и выполняют забор содержимого с его последующим изучением под микроскопом.
Лабораторные методы исследования, применяемые в диагностике абсцесса молочной железы, это:
- общий анализ крови – в крови определяется выраженное увеличение количества лейкоцитов (лейкоцитоз) и СОЭ;
- бактериологическое исследование – под микроскопом изучают выделения из соска или пунктат (содержимое, поученное при пункционной биопсии молочной железы), при этом идентифицируют возбудителя, спровоцировавшего образование абсцесса молочной железы, что является важным для выбора антибактериального препарата;
- бактериологическое исследование – на питательные среды производят посев выделения из соска или пунктат, далее, проанализировав выросшие колонии, делают вывод про вид возбудителя, который привел к образованию гнойника.
Дифференциальную диагностику абсцесса груди чаще всего проводят с такими заболеваниями и патологическими состояниями, как:
- флегмона – разлитое гнойное расплавление тканей молочной железы;
- гематома;
- фиброма – доброкачественная опухоль, сформировавшаяся из соединительной ткани;
- фиброаденома – доброкачественное новообразование, формировавшееся из соединительной и железистой ткани;
- карцинома – злокачественная опухоль;
- жировой некроз – омертвение жировой клетчатки.
Абсцесс молочной железы может осложняться такими патологическими состояниями, как:
- флегмона молочной железы;
- гнойный галактофорит – гнойное поражение молочных протоков;
- гнойное расплавление мягких тканей грудной стенки и последующий прорыв гноя в плевральную полость с формированием пиоторакса (гнойно-воспалительного поражения плевры);
- сепсис – инфекционное поражение всего организма, которое может сопровождаться образованием множественных гнойников в разных органах и тканях;
- свищ – патологический ход, образовавшийся в результате локального гнойного расплавления тканей. Может сформироваться в случае подкожного абсцесса молочной железы.
Любое самолечение при абсцессе молочной железы любой локализации и любого размера запрещено, так как оно может спровоцировать прогрессирование гнойного процесса и возникновение его осложнений, с которыми будет тяжело бороться даже в условиях клиники.
В основе лечения абсцесса молочной железы лежат хирургические методы, консервативная терапия применяется в качестве вспомогательной.
Операцию проводят в экстренном порядке. При этом:
- вскрывают абсцесс;
- удаляют весь гной;
- делают ревизию на предмет наличия других гнойников с их последующим вскрытием;
- проводят санацию полости гнойника – ее промывание антисептическими растворами;
- в полость абсцесса вводят антибиотики;
- послеоперационную рану не ушивают (при больших размерах гнойника края раны могут частично свести с помощью нескольких швов), дренируют (размещают в рану полихлорвиниловые трубки с целью оттока из нее остаточного содержимого).
Через несколько дней после полного очищения от гнойного содержимого послеоперационная рана начинает заполняться грануляционной тканью. Если рана большая, ее ушивают.
Пункция абсцесса с экстракцией (отсасыванием) его гнойного содержимого не практикуется в виду малой эффективности – даже при небольших гнойниках, которые залегают неглубоко.
В послеоперационном периоде проводится консервативная терапия – в ее основе лежат следующие назначения:
- ежедневные перевязки послеоперационной раны с промыванием ее полости антисептиком;
- антибактериальные препараты с учетом чувствительности выделенного инфекционного возбудителя;
- при больших размерах гнойника и спровоцированной им интоксикации – инфузионная терапия: внутривенно капельно вводят солевые растворы, электролиты, сыворотку крови, белковые препараты, глюкозу;
- иммунокорректоры – препараты, улучшающие защитные силы организма.
Профилактика возникновения абсцесса молочной железы заключается в:
- предупреждении инфицирования органов и тканей;
- если оно уже развилось – в своевременной диагностике и ликвидации инфекционного очага;
- своевременном выявлении и лечении трещин сосков;
- отказе от пирсинга сосков.
Для предупреждения возникновения гнойников молочной железы в период кормления необходимо соблюдение следующих рекомендаций:
- обмывание молочных желез до и после кормления;
- ежедневная смена бюстгальтера.
Важным для здоровья молочных желез является соблюдение мер общей профилактики:
- правильное питание;
- укрепление иммунитета различными методами – в том числе с помощью закаливания;
- отказ от вредных привычек, которые ослабляют защитную реакцию организма.
Прогноз при абсцессе молочной железы является благоприятным при своевременном обращении в хирургическую клинику и выполнении вскрытия абсцесса без промедления, в экстренном порядке, с последующим назначением послеоперационной антибактериальной терапии. В незапущенных леченных случаях каких-либо последствий заболевания не отмечается, функция молочной железы восстанавливается полностью, в будущем ею можно кормить ребенка. Возможно возникновение послеоперационных рубцов, но от их можно избавиться с помощью современных пластических методов.
Прогноз ухудшается при таких обстоятельствах, как:
- самолечение народными средствами – особенно применение местного тепла для ускорения «прорыва» гнойника;
- позднее обращение в клинику за квалифицированной медицинской помощью;
- заболевания со стороны иммунной системы.
При отказе от оперативного лечения и применении народных методов рано или поздно развивается выраженная интоксикация, ведущая к сепсису и, как следствие, летальному исходу.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
8,198 просмотров всего, 13 просмотров сегодня
источник