| Абсцессом называется болезнь, при которой гной скапливается в веществе мозга. Причиной формирования абсцесса является проникновение инфекции в мозг. Абсцесс головного мозга может развиваться после черепно-мозговых травм, когда инородные тела проникают в полость черепа, а также после гнойных заболеваний таких органов, как легкие. В этом случае инфекция заносится снаружи (через раны) и внутренним (через лимфу) способами. Не исключен и контактный способ передачи болезни – это происходит при гнойных процессах в черепных пазухах и среднем ухе. По данным специалистов в 2/3 всех случаев этой болезни наблюдается именно отогенное происхождение. При этом локализация скопления гноя наблюдается в височной части головы, реже можно встретить и в мозжечке. В случае, когда воспалительный очаг образовался в черепных пазухах, скопление гноя можно наблюдать в лобной части, а при черепно-мозговых травмах – непосредственно вокруг инородного тела. К сожалению, при заболевании абсцессом головного мозга, встречаются случаи с летальным исходом. Статистика гласит, что летальный исход наблюдается в 15-20% случаях, когда у человека образуются множественные абсцессы. Возбудителями абсцесса головного мозга выступают различные микроорганизмы и анаэробная инфекция. Давайте проследим, как протекает и развивается болезнь после проникновения инфекции. Сначала развивается очаговый гнойный энцефалит, участок мозга расплавляется, в результате чего образуется полость, которая заполняется гноем. С течением времени гнойный участок растет, увеличивается в своих размерах и увеличиваются зараженные участки. В завершении всего зона заражения покрывается соединительнотканными элементами, формируется грануляционный вал и образуется капсула абсцесса. Если болезнь развивается активно, то уже через несколько недель может образоваться достаточно плотная капсула. Но это случается достаточно редко, в основной своей массе всех случаев заболевания абсцессом головного мозга капсулу заменяет вал красного размягчения. Важно отметить, что плотность капсулы зависит от временных рамок: чем больше времени проходит с момента попадания инфекции, тем толще и плотнее она становится. Абсцесс головного мозга может дать о себе знать не сразу после заражения, а проявиться спустя некоторое время, порой через достаточно продолжительный временной промежуток. В данном случае очаг инфекции находится в дремлющем состоянии и расположен рядом с инородным телом. Непосредственное обострение воспалительного процесса начинается тогда, когда снижается реактивность организма. А случается и так, что абсцесс может образоваться сразу после проникновения инфекции, но потом сразу замедлит свое развитие и будет находиться в дремлющем состоянии, без проявлений каких-либо симптомов заболевания. Сам абсцесс представляет собой гнойный мешок, в котором расположена жидкая, вязкая консистенция. Жидкость зачастую имеет неприятный запах и имеет желто-зеленый цвет. Сразу после заражения инфекцией, у человека сначала резко ухудшается самочувствие, поднимается температура тела, беспокоят головные боли, постоянная тошнота, рвота. Все эти симптомы очень напоминают острый менингит, но этот диагноз ошибочен. Спустя некоторое время все эти симптомы несколько утихают, перестают беспокоить больного. Это объясняется образованием капсулы и отграничением самого воспалительного процесса. Вот теперь и приходит латентный, скрытый период, который может длиться от нескольких недель до года, пока не наступит реактивность организма, об этом говорилось несколько выше. Сформировавшись, абсцесс начинает сдавливать структуры мозга, что усиливает головные боли пациента, поднимается внутричерепное давление. Головные боли приобретают постоянный характер, кажется, будто голову распирает, не хватает места в черепной коробке. Особенно сильные головные боли случаются по утрам. Причем, голова может болеть в определенном месте, это говорит о том, что абсцесс расположен поверхностно, а может болеть и вся мозговая оболочка. На фоне головных болей зачастую возникает рвота, больному присуща некая заторможенность, вялость, случаются даже галлюцинации и бред. В те моменты, когда происходит прорыв гноя в желудочке, может возникать психомоторное возбуждение. Болезнь отражается также и на зрительном органе – могут наблюдаться проблемы со зрением, причем периодами. Развитие абсцесса головного мозга начинает проявляться с появления локальных либо общих припадков судорог, затем присоединяются очаговые симптомы, которые, в свою очередь, нарастают бурно или в замедленном темпе. В тех случаях, когда оказывается пораженным мозжечок, основными симптомами выступают: головокружение, расстройство координации. После медицинского исследования крови наблюдаются отклонения от нормы некоторых показателей, повышается давление спинномозговой жидкости, происходит нарушение показателей лейкоцитов, хотя их количество, казалось бы, находится в норме. Кроме того, в жидкости вырастает содержание альбуминов. Когда происходит прорыв абсцесса, количество клеток в жидкости значительно вырастает, гной попадает в подпаутинное пространство. Распознать саму болезнь не всегда становится возможным из-за того, что клиническое течение абсцесса головного мозга меняет свое направление: после вспышки недомогания наступает период затишья. А применение таких медицинских препаратов, как антибиотики и другие противовоспалительные средства несколько затушевывают клинику. В «запущенном» состоянии абсцесс очень напоминает недомогания, как при опухоли мозга, поэтому распознать истинное лицо инфекции порой становится крайне сложно. Одним из главных аспектов, на которые стоит обратить внимание при диагностике заболевания – это наличие в организме гнойных или воспалительных процессов. Уточнение диагноза поможет узнать дополнительное медицинское обследование. К примеру, при одном из исследований мозга могут обнаруживаться некоторые отклонения от нормы, что подтверждает подозрения врачей на наличие абсцесса. Здесь можно обнаружить четкий очаг заболевания в случае наличия капсулы с твердой оболочкой. Важным методом диагностики считается абсцессография. Она позволяет выявить локализацию, величину абсцесса и его форму. Также в медицине достаточно широко применяются и другие методы диагностики , где видны все смещения сосудов, контрасты капсул абсцесса в венозной и капиллярной фазах, бессосудистая фаза. Наконец, главная роль в определении заболевания принадлежит компьютерной томографии, где можно определить локализацию абсцесса, отличить новообразования от абсцесса, выявить очаги заражения, течение самого процесса заболевания. Лечение абсцесса головного мозга осуществляется хирургическим способом. Это может быть вскрытие капсулы абсцесса с последующим ее дренированием, также специалисты могут опорожнить абсцесс с применением пункции, наконец, третий способ удаления абсцесса – тотальное его удаление. Какой из способов лечения выбрать для каждого пациента решается в индивидуальном порядке по решению врача. Специалист внимательно изучает диагноз пациента, смотрит, как протекает болезнь, затем лишь принимает решение о лечении. Так, если абсцесс расположен на поверхности, то и смысла нет тотально удалять очаг заражения. Достаточным будет вскрыть и дренировать полость абсцесса. Пункционный способ тоже допустим в данном случае, здесь пунктируется полость абсцесса и промывается слабым раствором антибиотиков или антисептическим раствором. Выбор антибактериальных средств происходит в зависимости от чувствительности микрофлоры пациента. Но эти способы не помогут в случаях, когда у пострадавшего имеется множество многокамерных абсцессов. Тотальное удаление абсцесса используется при наличии плотной толстой капсулы, причем, если она располагается в допустимых местах для удаления. После удаления капсулы, рану тщательно промывают и вставляют хлорвиниловую трубку на 3-6 дней, с помощью которой вводят антибиотики. Причем, каким бы способом не производилось лечение абсцесса, в течение некоторого периода времени человек должен принимать антибиотики, дозирование которых составляет до 10 грамм в сутки. К счастью, статистика гласит, что после подобных операций большинство людей сохраняют свою прежнюю работоспособность. Абсцесс проявляется в том, что в различных тканях и органах человеческого тела появляются ограниченные скопления гноя. Данная болезнь отличается от эмпиемы и флегмоны тем, что при первом заболевании гной образуется в полостях тела, а также в полых органах, при флегмоне происходит гнойное воспаление тканей разлитое. Возбудителями абсцесса головного мозга являются непосредственно сам стафилококк или его симбиоз с другими микробами. Зачастую абсцесс головного мозга может развиваться после менингита, особенно гнойного. Подобного рода нагноительные процессы часто дают осложнения после открытых или закрытых черепно-мозговых травм. Зачастую возбудитель инфекции носит экзогенный характер, то есть проникает из окружающей среды, но случается и эндогенная инфекция, когда болезнь «заносится» в головной мозг из других органов. В случае экзогенного проникновения инфекции недуг дает о себе знать после нагноительных процессах внутреннего или среднего уха, после гнойных очагах в мягких тканях головы, после тромбофлебите лицевых вен. Специалисты считают, что абсцесс отогенного происхождения можно встретить в 2/3 всех случаев заболевания. В основном абсцесс локализуется в височной части головы, но бывают случаи, когда и в мозжечке. Также встречаются случаи множественных абсцессов, но процент их от общего количества заболеваний невелик – порядка 15-20%. Развитие абсцесса головного мозга проявляется в гнойном воспалении, следствием которого может быть расплавление тканей, некроз, а также отторжение омертвевших тканей. Различают одиночные и множественные абсцессы головного мозга. Так, локализация недуга в височной части головы или в районе мозжечка присуща отогенным абсцессам, а метастические абсцессы поражают лобные участки головы. Болезнь проявляется в очаговых, общемозговых и общеинтоксикационных симптомах. Сначала резко поднимается внутричерепное давление, больной жалуется на сильную головную боль, может присутствовать тошнота и рвота. В особо тяжелых случаях случаются расстройства сознания. Если болезнь проходит тяжело, то наблюдаются перепады температуры, цитоз, может быть менингальный синдром. Стоит отметить тот факт, что очаговые симптомы наслаиваются постепенно, и после некоторых проявлений могут стихать или вовсе исчезнуть. Но лишь на время, к сожалению, не навсегда! Данный момент может несколько ввести в заблуждение врачей, и они могут ставить диагноз не абсцесс головного мозга, а внутримозговая опухоль. Сами же пациенты достаточно долгое время могут прожить в таком состоянии, но их самочувствие будет ухудшаться в геометрической прогрессии, в итоге заболевание приводит к летальному исходу. Провести диагностику внутримозговых патологических образований долгое время было просто невозможно по причине отсутствия необходимого оборудования. Однако развитие научно-технического прогресса привело к появлению специальных медицинских препаратов, которые и восполнили этот пробел. Теперь стало реальным визуализировать даже небольшие абсцессы головного мозга. Так, чтобы определить диагноз, убедиться в наличии или отсутствии абсцесса головного мозга, прибегают к эхоэнцефалографии, гамма-энцефалографии, антиографии, пневмоэнцефало- и вентрикулографии. Теперь компьютерная томография является тем необходимым минимумом, который требуется для развернутой диагностики подобных заболеваний. Что касается лечения этой болезни, то зачастую прибегают к хирургическому вмешательству. Наиболее эффективным способом считается удаление недуга вместе с капсулой. Однако можно прибегать и к пункционному методу, тогда производится отсасывание гноя из очага заражения, затем эту полость промывают антисептическими растворами и вводят антибиотики. Полость абсцесса могут лечить и открытым способом: ее вскрывают, проводят тщательную обработку, дренируют и затем заполняют свежими грануляциями. Гнойники, которые «лежат» на поверхности, удаляют полностью, а те, что глубоко – опорожняют, отсасывают гной, вводят туда раствор антибиотиков. Однако от мелких гнойников можно избавиться и с помощью препаратов пенициллинового ряда. Практически любую болезнь можно лечить с помощью народной медицины. В данном случае также не исключена возможность использования нетрадиционных методов лечения. Укажем ряд рецептов, указаний, которых следует придерживаться при лечении абсцесса головного мозга. источник
Ответ о правильности назначения препаратов возможно дать только после обследования и осмотра ребенка. Ерошина Екатерина Сергеевна , врач — невролог, кандидат медицинских наук
Дорогая Ирина!
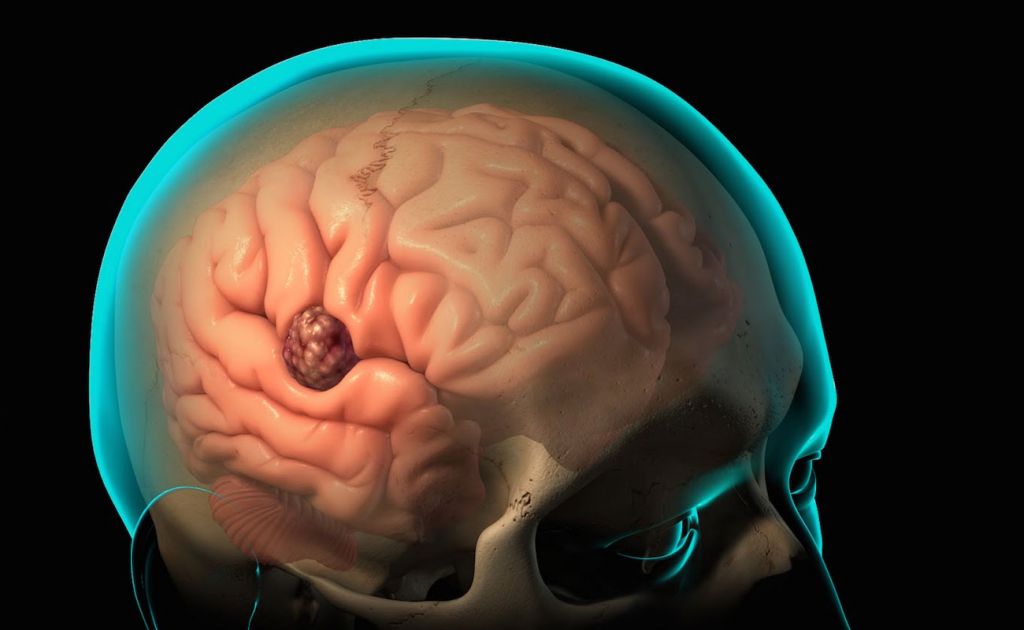
Дорогая Ирина! Здравствуйте Александр Борисович подскажите пожалуйста хорошего специалиста по лечению энцифалита в Санкт петербурге источник Одним из наиболее катастрофическим по своим последствиям заболеванием, развивающимся на фоне воспалительных патологий дыхательной системы, таких как синусит, эмпиема плевры, бронхоэктатическая болезнь, хроническая пневмония, абсцесс легкого и т.п., является абсцесс головного мозга. Причиной возникновения данного заболевания является попадание в мозговое вещество возбудителей инфекции из гнойных очагов воспаления. Зачастую, данными возбудителями являются стафилококки, стрептококки или пневмококки. Кроме вышеперечисленных заболеваний, спровоцировать абсцесс головного мозга может отит, к слову сказать, это заболевание более чем в половине случаев является причиной развития абсцесса. Наиболее распространённый способ попадания инфекции в головной мозг является гематогенный. Например, инфицированный тромб из сосуда на периферии очага воспаления отрывается и попадает в мелкие кровеносные сосуды головного мозга, там он закупоривает сосуд и создаёт новый очаг воспаления. Такое заражение характеризуют, как метастатический абсцесс. Кроме гематогенного пути распространения инфекции, отмечают вероятность заражения посредством лимфотока или в процессе открытых черепно-мозговых травм и последствий нейрохирургических операций. Абсцесс головного мозга является неврологическим заболеванием, а потому относится к области практики врача-невролога и нейрохирурга. Развитие патологии можно разделить на ярко выраженные этапы. Начальный этап характеризуют как энцефалит и сопровождается он ограниченным, обратимым, по своей сути, воспалением мозговой ткани. Продолжительность данного этапа составляет до трёх суток. На начальном этапе патология хорошо поддаётся терапии. Отсутствие терапии и адекватного иммунного ответа организма на воспаление неминуемо ведёт к развитию заболевания и на четвёртые сутки абсцесс головного мозга отягощён образованием полости, заполняемой гноем. Данная стадия протекает в течение нескольких дней. Полость в большинстве случаев постепенно увеличивается. Спустя примерно десять дней с момента начала развития патологии наблюдается образование своеобразной капсулы из соединительной ткани вокруг очага нагноения. Это препятствует распространению гнойного процесса. Следующим этапом развития заболевания является характерное уплотнение капсулы и образованию вокруг неё зоны глиоза. Отсутствие адекватной терапии ведёт к формированию новых очагов нагноения. Стоит отметить характерную ярко выраженную симптоматику развития абсцесса головного мозга. В процессе возникновения гнойного воспаления в головном мозге у человека наблюдаются проявления общей интоксикации организма, повышается давление, замедляется сердцебиение, любое мышечное напряжение вызывает сильные головные боли, возможно нарушение зрения по причине отека диска зрительного нерва, наблюдается повышенная раздражительность, особенно проявляющаяся на различные шумы и яркое освещение. В процессе развития патологии наблюдается общее улучшение состояния человека, однако появляются дополнительные симптомы абсцесса головного мозга. К симптомам, возникающим при сформировавшемся заболевании относят повышенное внутричерепное давление, нарушение полей зрения, паралич, судороги, парез отдельных участков тела. В процессе обследования пациента, врач-невролог сталкивается с такой проблемой, как затруднённая диагностика на начальном этапе заболевания. В качестве диагностических исследований невролог назначает проведение лабораторного исследования крови, компьютерную и магнитно-резонансную томографии головного мозга, рентгенологическое исследование. Результаты проведённых исследований являются основополагающим фактором в выборе способов лечения заболевания. В тех случаях, когда очаг воспаления меньше трёх сантиметров, а само заболевание по продолжительности протекает не более двух недель, назначается медикаментозная терапия. В других случаях, эффективность медикаментозной терапии ставится под сомнение и прибегают к хирургическому способу лечения. Хирургическое лечение назначают также в случаях развития абсцесса головного мозга в следствии травм. Необходимо отметить, что данное заболевание является опасным для жизни пациента. Зачастую, на фоне абсцесса головного мозга развиваются такие патологии, как эпилепсия и гидроцефалия. Основой профилактики является своевременное лечение инфекционных заболеваний, возникающих в организме человека, так как в большинстве случаев именно они являются причиной развития абсцесса головного мозга. источник Регистрация: 25.10.2008 Сообщений: 0 Поблагодарил(а): 0 раз Поблагодарили: 0 раз —> У моего отца обнаружена опухоль головного мозга (правой височной части). Регистрация: 29.06.2006 Сообщений: 2,102 Поблагодарил(а): 0 раз Поблагодарили: 0 раз —> если дексаметазон — единственное предполагаемое лечение, то применение его будет постоянным, а дозировка должна подбираться с учетом состояния больного и данных КТ/МРТ головного мозга. Если при уменьшении дозы состояние больного ухудшилось, необходимо вернуться к предыдущей дозировке, на которой пациент чувствовал себя удовлетворительно и продолжать ее. Прием дексаметазона обязательно должен сопровождаться приемом гастропротекторов. При необходимости дозировка дексаметазона может быть увеличена Регистрация: 25.10.2008 Сообщений: 0 Поблагодарил(а): 0 раз Поблагодарили: 0 раз —> Благодарю за ответ. Аспекарт по 1 табл. в день ; — при учащении пульса — Эгилок по 1 табл.; Кроме того, с 07.10.2008 г. был назначен Дексаметазон: 5 дней по 16 мг в день (по 8 мг. два раза в 08.00 час. и в 12.00 час.); На шестой день 12.10.2008 г. ему стало гораздо лучше. Отец стал разговаривать в голос, поворачиваться на бок (чего раньше не было, он лежал уже только на спине), стал хорошо есть и пить. И такое улучшенное состояние отца продержалось дней 5-6. Когда была уменьшена доза Дексаметазона, отцу стало гораздо хуже. Об этом рассказали лечащему врачу и он заменил Дексаметазон на Лизин. Было назначено 5 дней Лизина внутривенно по 10 мл на 100 гр физратсвора (1 раз в день). Однако состояние отца не улучшилось и мы уже сами возобновили Дексаметазон по 16 мл в день (по 8мл в 08.00 час. и в 12.00 час.). Но состояние не улучшается. Подскажите нам: насколько верна наша схема или посоветуйте, пожалуйста, что нужно изменить в лечении? Регистрация: 29.06.2006 Сообщений: 2,102 Поблагодарил(а): 0 раз Поблагодарили: 0 раз —> из указанной схемы, ИМХО, обоснован только дексаметазон. Регистрация: 25.10.2008 Сообщений: 0 Поблагодарил(а): 0 раз Поблагодарили: 0 раз —> Уважаемый Сергей Рустамович, огромное спасибо за оперативный ответ и приносим свои извинения за ошибки в названиях медикаментов. МРТ отцу сделать мы не успели, т.к. попали в больницу (20.09.2008г.) по скорой и пролежали 2 недели, где нам лечили инсульт. После двухнедельного курса лечения в больнице общее состояние отца только ухудшилось. Давление стало 70 на 40 (при его постоянно повышенном давлении). И нас направили срочно на КТ. Полученные снимки КТ выложены по следующим адресам: Точный диагноз нам так и не установили, а выписали домой. По приезду домой мы хотели поставить отца на учет к онкологу, но нам отказали. На учет нас взял только невропатолог. Просим рассмотреть наши снимки и помочь нам с диагнозом. Очень надеемся на Ваши рекомендации. Регистрация: 25.10.2008 Сообщений: 0 Поблагодарил(а): 0 раз Поблагодарили: 0 раз —> Добрый день, уважаемые врачи! Нам очень нужна ваша поддержка и помощь! Мой отец очень болен. Его состояние крайне тяжелое. Постоянно постельный режим. Точного диагноза у нас нет. По предполагаемым версиям врачей – абсцесс (из описания КТ), инсульт смешанного типа (из больничной выписки невропатолога), метастазы или глиобластома (нейрохирурги). Симферопольские нейрохирурги оперировать отказались. Из больницы нас тоже выписали, т.к. врачи сказали, что в нашем случае они бессильны. Из методов исследования имеем только КТ (от 06.10.2008 г.) и УЗИ сосудов (от 01.08.2008 г.). Снимки КТ, описание УЗИ и выписка из больницы, где отец лежал с предполагаемым инсультом, находятся по адресам: Находится в неполном сознании. Физически не активен. Он не встает, постоянно лежит. Иногда может повернуться на бок. Нормально двигает только правой рукой, левая — практически без движений. Чаще всего у него сонное состояние. Говорит мало и шепотом. Общее состояние отца то улучшается, то ухудшается. На вопросы отвечает односложно (да или нет). Ест мало. Затрудненное глотание. До вчерашнего дня пил из трубочки, теперь глотать стало сложнее и питье принимает из ложки. Память присутствует, но иногда отец не понимает, где он находится. Но это, как накатами или волнами, то понимает, то не понимает. Родственников помнит и узнает. Сопутствующее заболевание – гипертония. Аллергические реакции на антибиотики (пенициллин), зеленку. Давление в течение дня от 115/70 до 170/80, не стабильное. Последние три дня скачет (думаем в связи с приемом дексаметазона). Пульс от 60 до 90. (Когда у отца повышается АД, повышается и пульс.) Кроме того, у отца постоянные запоры. Хотя ест в течение дня очень мало и только растительную пищу (овощные соки, супы и каши). Даем Дуфолак (10-15 мг в сутки) и ставим свечи Бисакодил (по1 шт.). Нарушения мочеиспусканий нет. При осмотре невропатологом было отмечено жесткое дыхание в легких. Время от времени тяжело вздыхает. Постоянно в течение дня получает следующие препараты: Аспекард (для разжижения крови)- 100 мг; В зависимости от симптомов: при учащении пульса даем Эгилок по 25 мг; при повышении давления — Лизиноприл по 5 мг; при жалобах на головную боль делаем внутримышечно Дексалгин по 2 мл. один раз в сутки, либо Ибуклин по1 табл. на ночь. Буду благодарен за ваши советы и рекомендации при лечении нашего отца. источник Абсцесс головного мозга (АГМ) – это очаговое поражение высшего отдела ЦНС со скоплением гноя в мозговом веществе, ограниченным капсулой. Гнойный компонент образуется в результате попадания в структуры головного мозга бактерий, грибковой инфекции, простейших микроорганизмов. Распространенными возбудителями абсцесса являются такие формы патогенных агентов, как стафилококки, стрептококки, менингококки, протеи, эшерихия коли и др. Зачастую диагностируется одновременно две и более бактерии, а также комбинация анаэробных и аэробных инфекций. При этом абсцесс может быть одиночным и множественным. Проникновение в мозговые ткани гноеродного источника происходит контактным, травматическим, гематогенным путем. Гнойное поражение мозга – явление достаточно редкое, но опасное. На 100 тыс. человек, госпитализированных в неврологический стационар, приходится 1 случай с данной патологией. Опасность прогрессирующего абсцесса состоит в развитии тяжелых осложнений: угнетение функций ЦНС, судорожные припадки, гидроцефалия (водянка головного мозга), воспаление костных вместилищ мозга и пр. Определяются очень высокие риски инвалидности и смертности. Несмотря на факт широкого внедрения бактерицидных препаратов мощного действия, успехи микробиологической и тепловизионной диагностики, медико-статистический показатель уровня заболеваемости остается относительно константным.
Благоприятную почву для внедрения инфекции в мозг создает снижение иммунитета в сочетании с наличием патогенного источника в организме. На фоне угнетенной иммунной системы получить осложнение в виде внутричерепного абсцесса возможно даже от ангины, гайморита или отита. Акцентируем, острые воспаления среднего или внутреннего уха и придаточных пазух носа в 45% случаев являются виновниками абсцессов ГМ. Кроме того, часто источниками заражения выступают:
Несколько реже причинными факторами являются осложнения следующих патологий:
Также абсцессы головного мозга могут образоваться из-за развившегося гнойного осложнения после плановой нейрохирургической операции или тяжелой ЧМТ. Как правило, их обуславливает ауреус стафилококк. Постоперационные последствия составляют примерно 0,5%-1,5% в общей структуре абсцессов головного мозга. При пенетрирующих черепно-мозговых травмах, то есть при открытых ранениях черепа с нарушением целостности твердой мозговой оболочки, риск инфицирования с развитием гнойно-септического патогенеза крайне высокий. Заражение мозга гноеродными бациллами может осуществляться по одному из механизмов:
Патогистология заболевания складывается из отдельных 4 этапов, или стадий. Итак, что же происходит в тканях головного мозга, когда в них вселяется и активизируется коварный патоген?
Дальнейшие процессы на последнем этапе зависят от вирулентности болезнетворной флоры, пути распространения, иммунного статуса пациента, уровня гипоксии пораженных мозговых структур. Правильность диагностических и лечебных мероприятий не в меньшей мере повлияет на степень прогрессии АГМ. Регрессировать болезнь самостоятельно, как правило, не может. Без адекватной терапии в подавляющем большинстве внутренний объем абсцесса увеличивается, не исключается и появление новых по периферии капсулы инфицированных участков. Клинические признаки абсцесса головного мозга могут быть выражены по-разному – от жуткой головной боли до целого симптомокомплекса церебральных расстройств. Поле концентрации болевого синдрома в голове напрямую связано с локализацией гнойника. Но, заметим, локальные признаки могут быть не столь выраженными, а то и вообще отсутствовать. Подобное стечение ситуации препятствует своевременной диагностике, быстрому принятию специализированных мер терапии, от скорости которых зависит прогноз исхода. Симптоматика, которая должна послужить стимулом для немедленного обращения к врачу:
Каждый должен понимать, что подобные симптомы – не норма для организма, тем более, если они имеют тенденцию к повторению. Поэтому, чем недоволноваться и получить инвалидизирующие осложнения или подвергнуть себя смертельному риску, лучше лишний раз поволноваться и пройти дифференциальную диагностику. Если болезнь подтвердится, неотложно требуется квалифицированная медицинская помощь. Подозревая заболевание, больного подвергают тщательным обследованиям для опровержения или установления факта его наличия на аргументированных основаниях. Необходимо учесть, что в позднем периоде клиническая картина сходна с клиникой опухолей головного мозга. Огромную роль в диагностике играет принцип дифференцирования. Он базируется на данных анамнеза об инфекционно-воспалительных заболеваниях пациента и применении методов визуализационного исследования. Компьютерная томография с контрастом – основополагающий метод, позволяющий отличить гнойный патогенез в мозговых тканях от внутричерепных новообразований, установить точное место локализации, размер, вид и множественность очага, перифокальные признаки. В качестве вспомогательных приемов диагностики для уточнения диагноза применяются:
Пациенту выписывают направления на общие лабораторные анализы, которые являются обязательной частью любой программы диагностики. Но, как обозначают специалисты, лабораторные тесты, в отличие от нейровизуализационных способов, ключевой роли не играют в постановке диагноза. Например, СОЭ, высокие значения С-реактивного белка, повышенное содержание лейкоцитов характеризуют множество состояний организма, связанных с воспалениями и инфекциями. То есть, это не конкретизированные, а общеинфекционные показатели. Более того, посевы на бактериемию в доминирующем количестве (почти у 90% пациентов) в итоге оказываются стерильными. Данная патология относится к проблеме нейрохирургического профиля, почти всегда ее лечат хирургическим путем. Обязательно оперативное вмешательство должно сочетаться с антибиотикотерапией. Нейрохирурги в зависимости от тяжести медицинской проблемы, показаний и противопоказаний применяют 3 способа хирургического устранения мозгового абсцесса.
Консервативная инъекционная, пероральная антибиотикотерапия в усиленном и продолжительном режиме уместна сугубо в начале развития инфекционного процесса, когда прошло не более 14 суток. При этом размеры очага не должны превышать 2 см в диаметре, максимум 3 см, а проблемный участок не должен иметь признаков формирования капсулы. На практике, все же специалисты чаще имеют дело уже с запущенной болезнью, имеющей отграничительную капсулу. Безоперационный подход здесь нецелесообразен, с проблемой борются исключительно при помощи выше озвученных оперативных вмешательств. Нейрохирургию мозга – технически сложнейшее вмешательство на самом уязвимом органе ЦНС – следует доверять проверенным специалистам высокого уровня. Россия имеет незавидные позиции в данном направлении. Увы. Предпочтительнее оперироваться за границей, в клиниках, безупречно оснащенных передовыми кадрами (нейрохирургами, анестезиологами, реабилитологами и пр.), высокотехнологичным оборудованием для диагностики и хирургии. Это позволит вам рассчитывать на минимизацию вероятности развития интра- и послеоперационных последствий: остеомиелита черепных костей, эпилепсии, гидроцефалии, мозговой гематомы, парализации тела и т. д. Центральный Военный Госпиталь г.Прага. Отличная нейрохирургическая база, что подтверждают мировые эксперты и отзывы пациентов, находится в Чехии. Чешские медучреждения признаны передовыми по оказанию оперативной помощи больным с разными поражениями нервной системы, включая операции по поводу абсцессов головного мозга любой локализации и тяжести. В Чехии все услуги хирургии – это продуманные инновационные тактики, которые предполагают безопасный доступ, комфортное и безболезненное перенесение манипуляций, быструю реабилитацию и восстановление качества жизни до уровня здорового человека. Стоят здесь процедуры на мозге головы в 2 раза меньше, чем в Германии или Израиле, и это при не менее качественном исполнении лечебного процесса. https://www.ncbi.nlm.nih.gov/books/NBK441841/ источник |