Тонкая серозная оболочка — брюшина, — которая в том или ином виде располагается на большей части органов, имеет специфические защитные свойства. Так, например, при возникновении воспаления она может отграничивать пораженную область, формируя абсцесс брюшной полости. На медицинском сленге это называется «припаивание», то есть образование спаек между соседними органами таким образом, чтобы получилось замкнутое пространство.
Абсцесс брюшной полости – это гнойное воспаление органа или его части, с дальнейшим расплавлением тканей, образование полости и капсулы вокруг нее. Он может сформироваться абсолютно в любом «этаже» брюшной полости и сопровождаться явлениями интоксикации, лихорадки и сепсиса.
Кром этого, у пациента будут превалировать болевые ощущения, наблюдаться дефанс мышц живота, возможна тошнота и рвота. Иногда, в сложных случаях, спайки вызывают кишечную непроходимость.
Абсцесс брюшной полости, что не удивительно, образуется после хирургических вмешательств и трактуется как осложнение этого вида лечения. Ввиду роста количества проводимых ежегодно операций, число подобных осложнений тоже прогрессивно увеличивается. Большую роль в этом играет снижение иммунитета и повсеместное применение антибиотиков, формирующее у микроорганизмов устойчивость и затрудняющее послеоперационную профилактику осложнений.
Согласно заключениям статистов, у одного процента хирургических пациентов развивается послеоперационный абсцесс. Эта цифра выше, если вмешательство было экстренным и времени на предоперационную подготовку не было.
Основной фактор риска, из-за которого может возникнуть абсцесс брюшной полости, — это, конечно, полостное оперативное вмешательство. Чаще всего он возникает после лечения заболеваний поджелудочной железы, желчного пузыря, сшивания петель кишечника.
Появление воспаления связано с попаданием содержимого кишечника на брюшину, а также обсеменения ее в условиях операционной. Оно может быть вызвано и тупой травмой живота. В месте сдавления образуется асептическое воспаление, к которому позже присоединяется вторичная флора.
Более чем в половине случаев абсцесс располагается либо за париетальным (пристеночным) листком брюшины, либо между ее париетальным и висцеральным листками.
Абсцесс брюшной полости (МКБ 10 — К65) может появиться в результате травм живота, например, длительных сдавлений или ударов, инфекционных заболеваний кишечной трубки (иерситеоз, сальмонелез, брюшной тиф), развития воспалительных процессов в органах или на слизистых, а так же после перфорации язвы желудка или кишечника.
Выделяют три основные причины:
- Наличие вторичного перитонита из-за разрыва аппендикса, несостоятельности кишечных анастомозов после полостных операций, некроза головки поджелудочной железы, травмы живота.
- Гнойное воспаление тазовых органов, например, сальпингит, параметрит, пиосальпинкс, тубоовариальный абсцесс и другие.
- Острое воспаление поджелудочной железы и желчного пузыря, неспецифический язвенный колит.
Помимо вышеперечисленного, иногда причиной абсцесса может быть воспаление околопочечной клетчатки, остеомиелит поясничного отдела позвоночника, туберкулезный спондилит. Чаще всего в очаге воспаления высеивают стафилококков, стрептококков, клостридий и ишерихий, то есть ту флору, которая и в норме может встречаться в кишечнике.
Абсцесс после операции брюшной полости появляется вследствие чрезмерной реакции иммунной системы на вмешательство во внутреннюю среду или на размножение микроорганизмов. Возбудитель может проникнуть в брюшную полость и с током крови или лимфы, а так же просочиться через стенку кишечника. Кроме того, всегда есть риск занести инфекцию с руками хирурга, инструментарием или материалами во время операции. Еще одним фактором выступают органы, сообщающиеся с внешней средой, такие как маточные трубы или кишечник.
Нельзя исключать появление воспалительных инфильтратов после проникающего ранения брюшной полости, перфорации язв и расхождении швов после хирургического лечения.
Брюшина реагирует на появление раздражающего фактора (воспаления) стереотипно, а именно, она вырабатывает на своей поверхности фибрин, который склеивает участки слизистой между собой и отграничивает таким образом очаг от здоровых тканей. Если в результате действия гноя эта защита разрушается, то воспалительный детрит затекает в карманы и отлогие места живота. При развитии такого сценария говорят уже о сепсисе.
Что происходит с человеком, когда у него формируется абсцесс брюшной полости? Симптомы схожи с любым воспалительным заболеванием:
- Высокая, внезапно начавшаяся лихорадка сопровождающаяся ознобом и обильным потом.
- Тянущие боли в животе, которые усиливаются при дотрагивании или надавливании.
- Учащенное мочеиспускание, так как брюшина натягивается и это раздражает барорецепторы стенки мочевого пузыря.
- Нарушения стула в виде запора.
- Тошнота и рвота на высоте лихорадки.
Кроме того, у пациента может быть учащенное сердцебиение. Оно возникает по двум причинам: высокая температура и интоксикация. А так же патогномоничным симптомом является напряжение мышц пресса. Это защитный рефлекс, который не позволяет еще больше травмировать воспаленную область.
Если абсцесс расположен непосредственно под диафрагмой, то помимо общих симптомов будут такие, которые укажут на эту особенность. Первым отличием будет то, что боль локализуется в подреберной области, усиливается во время вдоха и иррадиирует в лопаточную область. Второе отличие – это изменение походки. Человек начинает невольно беречь больную сторону и наклоняется к ней, чтобы уменьшить напряжение мышц.
Абсцесс брюшной полости (МКБ 10 – К65) может остаться не диагностированным, если развивается на фоне других тяжелых состояний, либо пациент не обращается за помощью. Но следует помнить, что в результате такого халатного поведения могут развиться угрожающие жизни состояния, такие как сепсис и разлитой перитонит.
Поддиафрагмальные абсцессы способны расплавлять диафрагму и прорываться в плевральную полость, образуя там спайки. Такой сценарий может даже привести к повреждению легкого. Поэтому, если после операции или травмы у вас поднялась температура или возникли болевые ощущения, не ждите, что все само пройдет. В таком вопросе лишняя проверка не помешает.
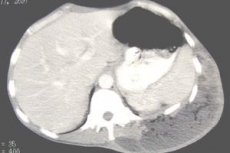
Послеоперационный абсцесс брюшной полости в условиях стационара выявить достаточно легко. Самыми информативными методами являются рентген, УЗИ, КТ и МРТ органов груди и живота. Помимо этого, можно женщинам сделать пункцию свода влагалища, чтобы проверить, есть ли гнойные затеки в отлогих местах.
Кроме того, не стоит забывать и о лабораторной диагностике. В общем анализе крови будет наблюдаться резкое повышение скорости оседания эритроцитов (СОЭ), лейкоцитарная формула будет иметь резкий сдвиг влево, возможно даже до юных форм, а абсолютное число лейкоцитов повысится за счет нейтрофилов.
Эталоном в диагностике абсцессов остается ультразвуковое исследование брюшной полости. Существуют четкие признаки, которые указывают на наличие воспалительного инфильтрата:
- образование имеет четкие контуры и плотную капсулу;
- внутри его находится жидкость;
- содержимое неоднородное по структуре и разделяется на слои;
- над жидкостью есть газ.
Основным методом лечения абсцессов, конечно же, остается оперативное вмешательство. Необходимо дренировать гнойник, промыть полость антисептиком и раствором антибиотиков. Консервативное лечение не дает никакой гарантии того, что воспаление утихнет, а жидкость внутри абсцесса самостоятельно эвакуируется.
Конечно, после того как очаг будет удален, пациенту обязательно назначают противомикробную терапию антибиотиками широкого спектра. Как правило, врач выписывает одновременно два препарата, имеющих различный механизм действия и эффективно уничтожающих разных представителей микробной флоры.
Обязательно стоит предупредить больного о возможных последствиях данного лечения, таких как рвота, отсутствие аппетита, воспаление сосочкового слоя языка, головные боли и учащенное мочеиспускание. Да и самому врачу стоит о них помнить и не добавлять их к клинической картине заболевания.
Абсцесс брюшной полости (код по МКБ 10 – К65) — достаточно серьезное осложнение, поэтому врачам и пациентам стоит озаботиться профилактикой этого состояния. Необходимо адекватно и в полном объеме лечить воспалительные заболевания любых органов брюшной полости, обязательно проводить пред- и постоперационную подготовку больных, а так же хорошо стерилизовать инструментарий и руки хирурга.
При подозрении на аппендицит или в случае внезапного подъема температуры не стоит ждать знака свыше, а необходимо немедленно обратиться к врачу за консультацией. Это может спасти вам жизнь и здоровье.
Смертность от абсцесса брюшной полости достигает сорока процентов. Все зависит от того, насколько распространен процесс, где он располагается и какое заболевание его вызвало. Но при своевременно обращении в больницу вероятность неблагоприятного исхода снижается.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Абсцессом брюшной полости является воспаление органов брюшной полости гнойного характера с дальнейшим их расплавлением и образованием в них гнойной полости различного размера с наличием пиогенной капсулы. Он может сформироваться в любой части брюшной полости с формированием целого ряда клинических синдромов: септического, интоксикационного, лихорадочного.

Количество проводимых хирургических вмешательств на органах брюшной полости постоянно растет. Это, применение огромного числа самых разнообразных антибиотиков, а также сильное ослабление иммунной системы организма вследствие быстрой урбанизации приводит к частому развитию послеоперационных абсцессов брюшной полости. По статистике, послеоперационный осложнения в виде образования абсцессов развиваются у 0,8% пациентов после плановых полостных оперативных вмешательств и у 1,5% — после экстренных операций.

Как правило, абсцессы брюшной полости развиваются после получения различных травм, перенесения инфекционных заболеваний ЖКТ, воспалительных процессов в органах, которые находятся в брюшной полости, а также вследствие перфорации дефекта при язве желудка или двенадцатиперстной кишки.
- Следствие вторичного перитонита, (перфоративный аппендицит; несостоятельность анастомозов после полостных операций, панкреонекроз после операции, травматические повреждения) и т. д.
- Воспаления внутренних женских половых органов гнойного характера (сальпингиты, воспаление придатков яичников, гнойные параметриты, пиосальпинксы, тубоовариальные абсцессы).
- Острый панкреатит и холецистит, неспецифический язвенный колит.
Остеомиелит позвоночника, спондилит туберкулезной этиологии, воспаление околопочечной клетчатки.
Основными возбудителями абсцессов являются аэробная (Escherichia coli, протеи, Staphylococcus и Streptococcus и др.) и анаэробная (Clostridium, Bacteroides fragilis, Fusobacteriales) бактериальная флора.

Очень часто абсцессы органов брюшной полости развиваются вследствие хирургических вмешательств на органах брюшной полости (чаще всего, после операций на желчных путях поджелудочной железы, кишечнике). Бывают случаи, когда брюшина инфицируется уже после проведения вмешательства, особенно, при несостоятельности анастомоза.
В 70% случаев абсцесс развивается в внутрибрюшинно или в забрюшинной области, в 30% он локализуется внутри какого-либо органа.

Абсцесс брюшной полости развивается вследствие гиперреактивности иммунной системы при активном росте и размножении стрептококковой и стафилококковой флоры, а также кишечной палочки (аппендикулярный абсцесс). Возбудители проникают в брюшную полость лимфогенным или гематогенным путем, а также контактно через фаллопиевые трубы, когда происходит деструктивное воспаление органов или органа, ранение, перфорация, несостоятельность швов, которые были наложены в процессе хирургического вмешательства.
Основным отличием абсцесса брюшной полости является тот факт, что очаг воспаления четко ограничивается от здоровых тканей, которые его окружают. Если пиогенная оболочка разрушается, развивается сепсис и гнойные затеки. Гнойники могут быть как одиночными, так и многочисленными.

Первые признаки абсцесса брюшной полости варьируются, но в большинстве случаев у пациентов наблюдаются:
- Резкая лихорадка, озноб, которое сопровождается слабо выраженными тянущими ощущениями в области живота, которые усиливаются при пальпации.
- Частые позывы к мочеиспусканию (так как брюшная полость находится недалеко от мочевого пузыря.
- Запоры.
- Тошнота, которая может сопровождаться рвотой.
Также другими объективными симптомами абсцесса брюшной полости являются:
- Тахикардия, повышенное артериальное давление.
- Напряжение мышц передней стенки живота.
Если абсцесс поддиафрагмальный, то среди основных симптомов также присутствуют:
- Болевые ощущения в районе подреберья, которые могут усиливаться во время вдоха и иррадиировать в лопатку.
- Изменением в ходьбе пациента, он начинает наклонять туловище в сторону дискомфорта.
- Высокая температура тела.

Если не диагностировать абсцесс брюшной полости вовремя и не начать правильное лечение, могут возникнуть достаточно серьезные последствия:
Именно поэтому, если вы почувствовали какой-либо дискомфорт или боль в области живота, необходимо сразу же обратиться за помощью к гастроэнтерологу или терапевту.

Основными методами диагностики являются:
- Рентген органов грудной и брюшной полости.
- Ультразвуковое исследование.
- КТ и МРТ как вспомогательные методы диагностики.
- Взятие пункции из заднего свода влагалища или передней стенки прямой кишки (если существует подозрение на развитие абсцесса дугласовой зоны).

Если диагностировать абсцесс не удается из-за отсутствия каких-либо симптомов, на могут быть назначены анализы, в том числе и общий анализ крови. При этом заболевании у пациента практически всегда наблюдается лейкоцитоз, иногда нейтрофиллез (резкий сдвиг лейкоцитарной формулы влево), а также увеличение СОЭ.

С помощью рентгена органов грудной полости можно заметить, что на пораженной стороне купол диафрагмы высоко стоит. В плевральной зоне можно увидеть реактивный выпот. При поддиафрагмальном абсцессе на рентгенологических снимках можно заметить газовый пузырь и уровень жидкости под ним.
«Золотым» стандартом диагностики абсцессов брюшной полости различной локализации является ультразвуковое исследование. УЗИ-признаками являются: четко очерченное жидкостное образование в капсуле, содержимое которого неоднородное и имеет вид нитевидной структуры или эхогенной взвеси. Имеет место так называемый эффект реверберации из-за газов, когда многократные отражения звука постепенно уменьшают его интенсивность.
Лечение заключается в проведении хирургической операции, целью которой является устранение гнойника и дренирование с помощью катетера.
Медикаментозное лечение не дает возможности вылечить абсцесс брюшной полости, но с помощью различных антибиотиков можно ограничить распространение инфекции. Именно поэтому врачи назначают их пациентам до и после хирургического вмешательства. Преимущественно используют препараты, которые способны подавить развитие кишечной микрофлоры. В некоторых случаях также рекомендованы антибиотики, которые проявляют активность по отношению к анаэробным бактериям, в том числе и к Pseudormonas.
Метронидазол. Эффективное противомикробное и противопротозойное средство. В лекарстве находится активное вещество метронидазол. Он способен восстанавливать 5-нитрогруппу внутриклеточными протеинами у простейших и анаэробных бактерий. После восстановления данная нитрогруппа взаимодействует с ДНК бактерий, вследствие чего происходит угнетение синтеза нуклеиновых кислот возбудителей и они погибают.
Метронидазол эффективен в борьбе с амебами, трихомонадами, бактероидами, пептококками, фузобактериями, эубактериями, пептострептококками и клостридиями.
Метронидазол обладает высокой абсорбцией и эффективно проникает в пораженные ткани и органы. Дозировка является индивидуальной и устанавливается лечащим врачом в зависимости от состояния пациента. Больным с непереносимостью метронидазола, эпилепсией в анамнезе, заболеваниями центральной и периферической нервной системы, лейкопенией, неправильной работой печени использовать препарат запрещено. Также нельзя назначать во время беременности.
В некоторых случаях применение средства может вызывать: рвоту, анорексию, диарею, глоссит, панкреатит, мигрени, вертиго, депрессию, аллергию, дизурию, полиурию, кандидоз, частое мочеиспускание, лейкопению.
Профилактические меры основываются на адекватном и своевременном лечении различных заболеваний органов, которые находятся в брюшной полости. Также очень важно вовремя поставить правильный диагноз при остром аппендиците и сделать операцию по его удалению.

Смертность при абсцессе брюшной полости составляет от 10 до 40%. Прогноз в большой мере зависит от того, насколько серьезная фоновая патология, какое состояние больного, где локализован гнойник.

источник
Первичный рак брюшной полости – это довольно редкое онкологическое заболевание. Недуг поражает мембрану, выстилающую внутренние органы человека. Чаще всего рак концентрируется внизу брюшины. Существует и вторичный рак брюшной полости.
Располагается брюшная полость между нижними частями грудной клетки и таза. Условно ее можно разделить на девять зон:
- Верхний ряд состоит из двух подреберьев и эпигастрия. В этих зонах нащупывается желудок, селезенка, печень.
- Средний – пупочная, две поясничные области. Проводится прощупывание тонкой кишки, поджелудочной, почек.
- Нижний – гипогастрий и две паховые области. Прощупывают матку, мочевой пузырь, кишечник.
В полости находятся связки, которые удерживают органы на своих местах. Также в ней расположены сосуды (кровеносные, лимфатические).
Важное место отводится большой серозной мембране. Она состоит из соединительной ткани, задача которой в том, чтобы покрыть внутренние стенки полости и расположенные в ней органы. Мембрана содержит специальную жидкость, благодаря которой органы спокойно двигаются, соприкасаясь между собой.
Иногда в брюшине может возникнуть боль. Ее происхождение связано со многими заболеваниями, в том числе онкологическими.
Брюшина частично состоит из клеток, они же выстилают яичники. Рак, развиваясь в яичниках, переходит на брюшину. Чаще заболевание встречается у женщин, перенесших онкологию яичников.
Брюшина подвергается метастазам в серозной оболочке в результате рассеивания по организму раковых клеток. Перемещаются они по кровеносной или лимфатической системе. Привести к появлению метастаз может онкология желудка или других органов ЖКТ.
В зависимости от гистологической формы патологии рак брюшной полости классифицируется двух видов:
- Эпителиальный – внешний слой полости содержит в себе эпителиальные клетки. Их структура схожа с эпителием яичников. Онкологические заболевания женских половых органов поражают брюшину.
- Мезотелиома брюшины – точная причина заболевания до сих пор неизвестна. Специалисты считают, что пациенты получили патологию из-за частого контакта с асбестом. Всемирная организация здравоохранения официально подтверждает, что контакт со всеми видами асбеста приводит к формированию раковых клеток.
До сих пор причины появления рака брюшной полости до конца не изучены. Чаще всего он развивается у людей пожилого возраста. Мужчины страдают патологией реже женщин.
Возможные причины заболевания:
- Рак яичников – схожесть клеток эпителия яичников и брюшины приводит к развитию патологии.
- Онкология органов брюшины – раковые клетки распространяются лимфогенным, гематогенным, имплантационным путем в брюшину. Метастазы могут долгое время не давать о себе знать. На рост метастаз могут повлиять такие факторы, как стресс, нарушение гормонального фона, злоупотребление солярием, смена климата.
- Тяжелая степень железистой дисплазии – ее часто относят к предраковым состояниям. Пациент с тяжелой дисплазией должен быть под наблюдением онколога.
- Генетическая предрасположенность – злокачественные клетки могут дремать в организме с рождения, пока не случится сбой.
В начальной стадии рак брюшной полости не проявляется какими-либо субъективными симптомами. Только когда злокачественное новообразование начинает расти (около 5 см), формируется клиническая картина, состоящая из симптомов:
- Болевые ощущения в области живота – в брюшной полости расположено много нервных окончаний. При росте опухоли нервные окончания затрагиваются, вызывая боль.
- Увеличение живота в объеме – опухоль вырастает до больших размеров. В брюшине может начать накапливаться жидкость.
- Оттек ног, живота, области гениталий – является серьезным осложнением.
- Быстрый набор в весе – происходит за счет чрезмерного накопления жидкости в брюшине.
- Чувство насыщения (даже если было съедено немного) – связано с кишечной непроходимостью. У пациента может наблюдаться рвота, в ее массе находится пища, съеденная несколько дней назад. Пища не переваривается и остается в желудке.
- Похудение (характерно для саркомы забрюшного пространства) – пациент может потерять в течение двух-трех месяцев около 10 кг своего веса. Симптом относиться ко всем злокачественным процессам.
- Высокая утомляемость – связана с поражением печени. Нарушается работа нервной системы. Это приводит к заторможенности пациента, сонливости.
- Кишечная непроходимость (регулярная) – связано с тем, что опухоль разрастается до больших размеров и закупоривает кишечник. Если не выполнить своевременного вмешательства – это приведет к смерти пациента.
В этой статье расшифровка результатов анализов крови на онкомаркеры желудочно кишечного тракта.
Эпителиальный рак брюшины состоит из четырех стадий. Они распределены в зависимости от зоны распространения патологии и размера опухоли:
- Болезнь ограничивается яичниками – бессимптомно.
- Рак распространяется за пределы яичников, но остается в пределах малого таза – бессимптомно.
- Патология распространилась на выстилку брюшины – могут проявляться вышеперечисленные симптомы.
- Болезнь распространилась на близкие и дальние органы – пациент ощущает проявления болезни и ее осложнения, которые приводят к смерти.
Рак брюшной полости несет в себе опасность жизни пациента. Болезнь обнаруживается, когда здоровью человека нанесен существенный вред.
Могут быть осложнения на почки
Осложнения, с которыми может столкнуться больной:
- Распространение патологии на органы ЖКТ – множественные метастазы ухудшают работу поврежденных органов. У пациента нарушается обмен веществ. Это приводит к истощению организма, анемии, анорексии.
- Развитие сердечной недостаточности – сердце постепенно обрастает неравномерным опухолевым настилом. При поражении метастазами лимфатических узлов сердце смещается с анатомического ложа. Пациент чувствует отдышку, давление на сердце. Подобный процесс важно остановить.
- Легочная недостаточность – метастазы попадают в легкие и препятствуют нормальному дыханию. Возможно скопление жидкости в плевре. Из-за распространения рака брюшины нарушается газообмен легких, они не расправляются полностью.
- Развитие почечной недостаточности – проявляется желтухой. Пораженные клетки печени разрушаются. В кровь выбрасывается билирубин, который своим токсическим действием меняет цвет кожи и нарушает работу нервной системы.
- Интоксикация организма – организм пациента отравляется веществами, которые формируются при распаде злокачественного новообразования. Продукты распада разносятся по организму с помощью кровеносной системы. Это приводит к слабости, повышению температуры, мигрени, сонливости, повышению давления.
- Боль в позвоночнике – большая в размерах опухоль способна сильно давить на позвоночник.
- Асцит – жидкость заполняет брюшину, возможно отечность ног и области гениталий. Требует немедленного вмешательства, иначе наступит абсцесс, а за ним смерть.
- Коматозное состояние – связано с повреждением печени. Нарушается жизнедеятельность организма. Чаще всего пациент впадает в кому на последней стадии рака. Обратить этот процесс назад очень сложно.
Режим питания при раке толстого кишечника: тут собраны меню из полезных продуктов.
При подозрении на рак проводится детальное обследование, которое состоит из поэтапного проведения диагностических процедур:
- Осмотр – позволяет нащупать опухоль в брюшной полости. Этот метод способен выявить рак на поздних стадиях.
- УЗИ – позволяет увидеть брюшную полость изнутри и органы, которые в ней расположены. Обязательным условием для проведения анализа является наполненный мочевой пузырь. Исследование помогает установить первичный диагноз.
- Цитологический анализ экссудата – берется пункция жидкости из брюшины. Проводится при явном увеличении живота в объеме.
- Лапароскопия – операция, которая проводится специальным прибором. Исследуются яичники, прилегающие ткани. Пациент находится под наркозом.
- Биопсия – во время лапароскопии забирается образец ткани с целью дальнейшего исследования на присутствие в нем патологических клеток. Метод определяет окончательный диагноз.
При подтверждении болезни, пациенту с онкологией брюшной полости незамедлительно назначается лечение. Основой лечения остается хирургическое вмешательство, его дополняют другие методы.
- Удаление опухоли – проводится полостная операция, в результате которой удаляются очаги болезни, включая метастатические узлы. Брюшную мембрану обрабатывают специальным раствором.
- Лучевая терапия – выполняется в сочетании с полостной операцией. Проводится курс до хирургического вмешательства и после него.
- Химиотерапия – часть комплексного лечения. При невозможности проведения операции проводят паллиативную химиотерапию.
- Иммунотерапия – вводятся специальные препараты, которые в короткие сроки активизируют защитные свойства в организме.
- Промывание брюшной полости – проводится обработка специальным раствором. Его температура должна быть 40° С. Манипуляция относится к сложнейшим процедурам. Врач-онколог должен быть высококвалифицированным специалистом.
В этом видео показано, как выкачивают жидкость из брюшной полости:
Наиболее благоприятный прогноз при лечении на 1-2 стадии заболевания. Удается добиться показателя выживаемости в 80%.
Чаще всего лечение начинается на последних стадиях рака, из-за невозможности выявить патологию раньше. При правильном лечении, пациент выздоравливает, однако высок процент рецидивов.
В этом случае шанс на выздоровление ничтожен. Если все методы не приносят результатов, пациенту остается жить 8-15 месяцев. Если не проводить никаких методов лечения, больной умирает от осложнений в течение года.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
источник
Онкология (рак) — это заболевание может развиваться абсолютно в разных органах, и даже тканях, то его ранние симптомы значительно различаются. Естественно, установлен и ряд различных признаков, которые характерны для определения рака. Конечно, все эти симптомы могут говорить о совершенно ином заболевании, никакого отношения к онкологии не иметь.
Болевые ощущения характерны для поздних стадий этой болезни, когда в процесс равномерно вовлекаются все нервные окончания. Большинство людей, перенесших этот страшный недуг, замечали, что за пару лет до диагностирования этого заболевания они ощущали в своем теле какое-то инородное тело, их мучил дискомфорт в определенном месте организма.
Нужно быть максимально внимательными и незамедлительно обращаться к врачу, в случае если вас беспокоят малоприятные ощущения, например, в брюшине.
Многие люди предпочитают лечиться анальгетиками, списывая все неприятности со здоровьем на какое-то воздействие внешней среды, магнитные бури.
симптомы этого заболевания:
Если же вы отметили у себя данные тревожные признаки, тогда мгновенно нужно обратиться к специалистам. Если же вы ограничены в деньгах, то можно провести тест крови на биохимию. Стоит отметить, что высочайшая смертность от данного заболевания, находится в зависимости не только от возникновения самой опухоли, но и от ее дальнейшего метастазирования. Одним из видов этого заболевания является рак брюшной полости.
Происхождение рака брюшной полости
Рак зарождается в брюшине. Брюшина — это, как бы мембрана, которая и помогает закрепиться опухоли, также покрыть собой все органы в брюшной полости. Функция данной полости состоит в том, чтоб оберегать все внутренние органы. Мембрана выделяет специальную жидкость-смазку, с помощью которой органы совершают постоянное трение друг о друга без плохих результатов для самочувствия человека.
Данная разновидность раковых опухолей может образоваться в любой из частей брюшины. Часто симптомы онкологии бывают замечены в нижней части, вследствие того, что было выделено немного жидкости.
Строение брюшины состоит из наших эпителиевых клеток. Данная ткань считается определенно небольшой составной частью наших яичников. И это заболевание чаще всего начинает свое быстрое развитие непосредственно с них. Затем рак начинает распространяться, плавно захватывая яичники, и в итоге закрепляется в самой брюшине.
Заболевание брюшной полости развивается одинаково с остальными видами рака. Именно поэтому, для их лечения могут использоваться однотипные виды специальных методик, которые могут помочь прирастить жидкость к брюшной полости.
Существует и такая разновидность рака, которая называется перитониальная мезотелиома. Он считается поражающим основанием для всей брюшной полости. Потому что эта опухоль начинает распространяться уже после развития абсцесса (когда выявляется гнойная жидкость).
Для лечения этого вида рака необходим самый квалифицированный медицинский персонал и, естественно, современное оборудование, также все новейшие технологии.
Парацентез — введение иглы в брюшную полость с целью удаления скопившейся жидкости. Основная проблема лечения – прирастить жидкость к брюшной полости. А для полного исцеления потребуется локальная полостная операция. Без нее невозможно обойтись.
В ходе операции специальным химическим раствором промывается вся брюшная полость. И параллельно пробуют вернуть жидкость в брюшную область.
источник
Раковые опухоли толстой кишки большей частью оказываются в той или иной степени инфицированными, что должно приниматься во внимание клиницистами. В клиническом отношении весьма важное значение имеет развитие воспалительного процесса в опухолевом очаге, окружающих тканях, лимфатической и венозной системах.
Развитие воспалительных осложнений создает определенный фон в клинической картине и значительно затрудняет диагностику и выбор соответствующих методов оперативного вмешательства. В ряде случаев в клинической картине рака толстой кишки развитие воспалительного процесса в виде абсцесса или флегмоны выступает на первый план, и именно эти осложнения оказываются решающими в распознавании основного заболевания. Формирование абсцессов в опухолевом очаге, окружающих тканях, лимфатических узлах или обширной флегмоны в окружающих тканях, в брюшной стенке, ограниченных абсцессов брюшной полости осложняет рак толстой кишки по данным различных авторов в 2㪧% случаев.
Наиболее часто воспалительные осложнения наблюдаются при раке правой половины и реже левой половины. Раки слепой, восходящей и сигмовидной кишок чаще опухолей других локализаций осложняются воспалительным процессом.
В механизме развития инфекции большую роль играет, с одной стороны, вирулентность микрофлоры толстой кишки, а с другой распространенность ракового процесса в глубину кишечной стенки и нарушение проницаемости патологически измененных тканей. Кроме того, наблюдается проникновение микрофлоры по лимфатическим и венозным путям и периневральным пространствам. Распространение инфекции в опухолевом очаге встречается в виде воспалительной инфильтрации и образования мелких абсцессов в центре и периферических участках опухоли, что может привести к некрозу участков опухоли с последующим отторжением и образованием изъязвления. Хронический воспалительный процесс по периферии опухоли нередко приводит к соединительнотканным неспецифическим разрастаниям и ложному увеличению размеров опухоли за счет соединительной ткани. В тех случаях, когда воспалительный процесс выходит за пределы опухолевого очага на забрюшинную клетчатку, брюшную стенку и окружающие органы, могут развиться воспалительные инфильтраты с образованием мелких и более обширных абсцессов и флегмон со всеми проявлениями острого и хронического течения. Распространение воспалительной инфильтрации может идти по кишечной стенке. Так, например, при раке слепой кишки воспалительный процесс по внутристеночным лимфатическим путям иногда переходит на червеобразный отросток и терминальный отдел тонкой кишки. В значительном числе случаев распространение инфекции идет по лимфатическим путям в регионарные лимфатические узлы.
Очень часто во время операции по поводу рака толстой кишки хирург обнаруживает увеличение регионарных лимфатических узлов, которые принимаются за раковые метастазы. При гистологическом исследовании этих увеличенных лимфатических узлов метастазы не выявляются, а изменения в фолликулах носят характер воспалительной гиперплазии. Наблюдается распространение инфекции и по венам, что проявляется развитием тромбофлебита. К редким путям распространения инфекции относится проникновение ее по периневральным пространствам в нервные ганглии забрюшинного пространства.
Наличие воспалительного процесса в опухолевом очаге обычно недооценивается клиницистами и морфологами, хотя в большинстве случаев раковые опухоли толстой кишки оказываются инфицированными. Распространение воспалительной инфильтрации из опухоли на смежные участки стенки кишечника и окружающие ткани нередко клинически протекает под видом острого воспалительного процесса неспецифического
характера. Так, рак слепой и восходящей кишки может протекать под видом острого аппендицита. Рак печеночного угла острого холецистита, панкреатита или пиелита. Между тем, вся клиническая картина острого приступа в этих случаях объясняется наличием воспалительного процесса в опухолевом очаге и окружающих тканях.
Клинические проявления рака слепой и восходящей кишок, осложненного воспалительным процессом, довольно часто могут протекать под видом острого аппендицита в стадии аппендикулярного инфильтрата.
Воспалительный процесс при раке толстой кишки в большинстве протекает хронически с периодическими обострениями и мало чем проявляется клинически. Если воспалительный процесс ограничен пределами опухолевого очага и кишечной стенки, а также при распространении инфекции в лимфатические узлы и вены клиническая картина мало чем отличается от неослож-ненпых форм рака толстой кишки и обычно эти осложнения остаются не распознанными. Обострение воспалительного процесса в опухолевом очаге и кишечной стенке, развитие тромбофлебита или гнойного лимфаденита клинически могут проявляться острым приступом болей в животе, напряжением мышц брюшной стенки, повышением температуры и лейкоцитоза, расстройством перистальтики и вздутием кишечника. Острый воспалительный процесс при раке толстой кишки нередко симулирует острый аппендицит, острый холецистит, панкреатит, язвенную болезнь двенадцатиперстной кишки и желудка, острый воспалительный процесс со стороны почек и мочевыводящих путей, а также непроходимость кишечника.
Распространение воспалительного процесса за пределы опухолевого очага в забрюшинную клетчатку, на брыжейку, окружающие ткани и органы всегда характеризует клиническую картину рака толстой кишки определенным симптомокомплек-сом острого воспаления. При обострении воспалительного процесса с образованием ограниченных или обширных абсцессов и флегмон клиническая картина рака толстой кишки как бы смазывается, и на первый план выступает воспалительный процесс в брюшной стенке, забрюшинном пространстве или в брюшной полости. В этих случаях рак толстой кишки может клинически протекать под видом флегмоны брюшной стенки, гнойного псоита, паранефрита, воспалительного процесса в женских половых органах, ограниченного перитонита (аппендикулярный и поддиафрагмальный абсцессы, пельвиоперитонит, абсцесс в малом тазу и т.п.), а также разлитого перитонита..
Развитие гнойного процесса в забрюшинном пространстве, брюшной стенке, окружающих тканях и в брюшной полости во многом определяется локализацией, направлением роста и распространенностью раковой опухоли, путями распространения инфекции, вирулентностью микрофлоры и индивидуальной сопротивляемостью больного.
Большинство раковых опухолей толстой кишки, как мы подчеркивали выше, являются инфицированными. Однако воспалительный процесс в большей части случаев ограничивается опухолевым очагом, который мало чем проявляется и обычно не учитывается клиницистами и морфологами.
Проникновение инфекции в лимфатическую систему обычно приводит к воспалительной гиперплазии лимфоидной ткани лимфатических узлов и лишь редко заканчивается развитием гнойного лимфаденита и лимфангита. Распространение инфекции по венам иногда приводит к развитию тромбофлебита. Микрофлора может проникнуть через измененную стенку кишки в забрюшинную клетчатку и вызвать воспалительный процесс, который характеризуется развитием мелкоочагового гнойного целлюлита, абсцесса или флегмоны. Распространение воспалительного процесса в сторону брюшины большей частью приводит к слипчивому перитониту и спаянию органов, прилежащих к опухоли. Реже воспалительный процесс может повести к образованию абсцесса в брюшной полости (межкишечные гнойники, абсцессы в поддиафрагмальном пространстве, в подвздошных областях или в полости малого таза). В редких случаях развивается разлитой перитонит, почти всегда связанный с перфорацией стенки кишки в свободную брюшную полость.
источник
Абсцесс – нагноившаяся замкнутая полость в ткани или органе, герметизированная грануляционной оболочкой, обычно болезненная и нарушающая функционирование пораженной структуры; нередко ухудшается общее состояние, причем значительно, а в отдельных случаях ситуация становится жизнеугрожающей. В целом, все зависит от локализации, размеров и динамики абсцедирования.
Абсцессы очень многообразны, – учитывая сложность человеческого организма, – но их общей специфической чертой является то, что такая инфильтрация всегда развивается как закономерное следствие инфекционно-воспалительного процесса и всегда обусловлена гнойным расплавлением тканей, т.е. массовым отмиранием и разрушением клеток вследствие активности патогенного микроорганизма. Именно эти «останки» в совокупности с продуктами жизнедеятельности инфекционного возбудителя и образуют гнойную массу, которая, накапливаясь в замкнутом объеме, может оказывать значительное и болезненное давление на окружающие ткани. В роли патогена могут выступать не только «традиционные» гноеродные стрептококки и стафилококки, но и множество других бактериальных, протозойных, грибковых культур.
Абсцесс всегда, как минимум, неприятен, даже если это «просто нарыв» на каком-нибудь относительно безопасном участке кожи (согласно известной поговорке, абсцессы легко переносятся разве что на чужой спине). Но если гнойная инфильтрация носит множественный характер, развивается стремительно и/или поражает жизненно важные органы, это может быть очень опасно: прорыв герметичной оболочки и излияние гнойного содержимого в окружающее пространство чревато фатальной интоксикацией и сепсисом. Поэтому такой диагноз, как абсцесс брюшной полости, требует самых серьезных ответных мер.
Абсцесс брюшной полости развивается по описанному выше сценарию, и в большинстве случаев является осложнением диффузного (разлитого) перитонита – воспаления брюшины. Такого рода абсцессы, единичные или множественные, могут возникать в самых разных зонах внутрибрюшного пространства и обычно формируются вследствие бурной активности сразу нескольких патогенных и условно-патогенных культур, которые в благоприятных для них условиях буквально «набрасываются» на здоровые ткани.
Нередко абсцедированием осложняются травмы брюшной полости, в том числе хирургические (0,5-1,5% плановых и неотложных полостных операций), прободения язвы желудка и двенадцатиперстной кишки, инфекционно-воспалительные заболевания желудочно-кишечного тракта и других внутренних органов.
Патогномоничных симптомов, – т.е. клинических проявлений, специфичных только и исключительно для абсцесса брюшной полости, – не существует. Диагностика требует тщательного анализа жалоб, анамнеза и динамики, результатов пальпации, измерения артериального давления (при наличии абсцесса АД обычно повышается) и прочих показателей.
Клиническая картина зависит от конкретной локализации абсцесса(ов) и может быть очень разной, напоминая ряд других патологических состояний со сходной симптоматикой. Так, отмечается лихорадка, гипертонус брюшных мышц, учащенное мочеиспускание, диспептические явления (тошнота, рвота, диарея, запор), всевозможные боли и дискомфортные ощущения с различной иррадиацией, «вынужденная поза», повышение температуры и т.д.
Для подтверждения абсцедирования применяются (в зависимости от клинической ситуации) практически все современные методы инструментальной диагностики, – рентгенографические, ультразвуковые, томографические и пр., – а также лабораторные анализы, включающие бактериологическую идентификацию возбудителя инфекции и оценку его чувствительности к антибиотикам.
Антибиотическая терапия, обычно очень мощная и эффективная в отношении широкого спектра патогенов, в случае подтвержденного абсцесса брюшной полости является обязательной, однако носит все-таки дополнительный характер: собственно абсцесс одними медикаментами не вылечить. Необходимо хирургически вскрывать гнойную капсулу и дренировать ее содержимое. Антибиотики служат лишь профилактическим «прикрытием» перед операцией (если остается время на какую-либо предоперационную подготовку) и в реабилитационном периоде. Главная задача – не допустить спонтанного вскрытия абсцесса с распространением гноя, кишащего инфекционным агентом и токсинами, в висцеральном (внутреннем) пространстве. В прогностическом плане критически важным является фактор времени: своевременность обращения за помощью, оперативность и точность диагностики, адекватность принимаемых (если необходимо, в экстренном порядке) мер. Очень многое зависит также от общего состояния больного, наличия фоновых и сопутствующих заболеваний (например, сердечно-сосудистых, нефрологических и т.п.), локализации абсцесса и т.д. Нельзя не учитывать, что летальность абсцессов брюшной полости весьма высока и достигает, по разным источникам, от 10 до 40 процентов всех регистрируемых случаев. Поэтому не лишним будет еще раз напомнить то, что известно, казалось бы, всем и каждому, – но все-таки нередко игнорируется. В брюшной полости не бывает «пустяковой» симптоматики, и гнойный инфекционно-воспалительный процесс здесь не «пройдет сам собой»; это один из тех случаев, о каких говорят: промедление смерти подобно. При появлении описанных выше признаков обратиться к врачу необходимо как можно скорее.
источник
Стенки брюшной полости выстилает париетальная брюшина, а на наружной поверхности внутренних органов, расположенных здесь, лежит висцеральная брюшина. Между этими двумя листками имеется небольшое количество жидкости, которое обеспечивает свободное скольжение органов во время их сокращений. Листки брюшины очень хорошо снабжены сосудами и реагируют воспалением на любое попадание инфекции.
Брюшина имеет высокие пластические свойства. Это означает, что она способна быстро склеиваться вокруг первичного инфекционного очага, останавливая распространение гноя по всей брюшной полости. Нередко развивается спаечный процесс между петлями кишечника, сальником, внутренними органами. Это создает условия для формирования ограниченных участков гнойного воспаления – абсцессов брюшной полости.
По сути, такой абсцесс является ограниченным перитонитом. Он окружен плотной капсулой из листков брюшины и стенок органов. Расположение этого очага зависит от первичной локализации патологического процесса (желчный пузырь, аппендикс и так далее), а также от степени миграции гнойного содержимого под действием гравитации или распространения инфекции по лимфатическим или венозным путям.
Различают 4 основных вида абсцессов брюшной полости:
- поддиафрагмальный;
- малого таза;
- периаппендикулярный;
- межкишечный (одиночный и множественные).
Несмотря на общность патогенеза, клинические проявления этих заболеваний различаются. Хирург должен обладать большим опытом, чтобы распознать такие абсцессы на ранней стадии.
Диафрагма представляет собой мышечную стенку, отделяющую брюшную полость от грудной. Она имеет форму двух куполов, по окружности прикрепленных к ребрам и позвоночнику, а в центре приподнятых над внутренними органами. В этих отделах наиболее высока вероятность образования поддиафрагмального абсцесса. Патология возникает как у мужчин, так и у женщин и в половине случаев вызвана хирургическим вмешательством на органах брюшной полости.
Заболевания, которые могут осложниться поддиафрагмальным абсцессом:
В редких случаях причину образования гнойника установить не удается, и тогда он называется первичным поддиафрагмальным абсцессом.
Значительно чаще наблюдаются острые абсцессы, сопровождающиеся клинической симптоматикой. Хронические гнойные очаги сохраняются в тканях под диафрагмой более полугода и не сопровождаются явными проявлениями.
Пациента беспокоят постоянные боли в правом или левом подреберье. Из-за раздражения окончаний диафрагмального нерва эти ощущения могут иррадиировать (распространяться) в верхнюю часть спины, лопатку, дельтовидную мышцу. Вследствие этой же причины возникает частая тошнота и икота.
Появляются рвота, потеря аппетита, постоянный кашель, затрудненное дыхание, потливость, в тяжелых случаях, особенно у пожилых людей, – спутанность сознания.
Для поддиафрагмального абсцесса типична затяжная лихорадка с ознобами. Сердцебиение и дыхание учащаются.
При осмотре врач отмечает вынужденное положение больного: пациент лежит на спине или боку, реже находится полусидя. Отмечается сухость языка и слизистых, язык обложен серым налетом. Часто регистрируется сухой кашель. Живот несколько вздут. При его пальпации возникает боль справа или слева в подреберье. Могут быть болезненны и межреберные промежутки в области VIII-XII ребер.
Если абсцесс очень большой, отмечается выпирание нижних ребер и межреберных пространств на соответствующей стороне. Грудная клетка становится асимметричной. Поколачивание по реберной дуге болезненно. Гнойник смещает печень вниз, поэтому ее нижний край становится доступным для пальпации (прощупывания). Если не определить верхний край печени, то может создаться неправильное предположение об ее увеличении.
В тяжелых случаях происходит сдавливание венозной системы брюшной полости. В результате возникают отеки ног, увеличение живота (асцит). Нарушение функции печени сопровождается желтушностью кожи. Перистальтика кишечника замедляется.
Больной часто растерян, встревожен и не понимает причин своего плохого самочувствия.
- сепсис и септицемия при попадании микробов в кровоток;
- общая слабость, истощение;
- абсцессы мозга, легких или печени;
- разрыв диафрагмы;
- перикардит, медиастинит, пневмония;
- обструкция нижней полой вены, через которую кровь возвращается к сердцу;
- тромбофлебит;
- плеврит, асцит, отеки;
- менингит;
- геморрагический синдром.
В анализе крови изменения соответствуют воспалительному процессу. Увеличивается СОЭ, количество лейкоцитов, возникает нейтрофилез и сдвиг лейкоформулы влево.
Важное значение в быстрой диагностике поддиафрагмального абсцесса имеет рентгенологическое исследование. Правый купол диафрагмы приподнимается вверх и уплощается. При рентгеноскопии определяется снижение его подвижности.
Нижняя доля правого легкого может сжиматься, возникает ее ателектаз. В отдельных случаях отмечается реакция плевры на воспаление с другой стороны диафрагмы, и развивается выпот в плевральную полость. Эти процессы приводят к снижению прозрачности легочного поля на стороне поражения.
Признак, специфичный для поддиафрагмального абсцесса, – пузырь с горизонтальным уровнем жидкости и полусферой газа над ним.
Используются и рентгеноконтрастные методы исследования органов пищеварения.
Наилучшая визуализация абсцесса достигается с помощью ультразвукового исследования, компьютерной или магнитно-резонансной томографии органов брюшной полости.
Поддиафрагмальный абсцесс необходимо вскрыть и очистить (дренировать). Такая операция очень сложна технически, так как несет опасность попадания микробов во вскрытую брюшную или грудную полость. Из-за этого хирурги обычно применяют доступ со стороны спины. Разрез проводят от позвоночника до подмышечной линии, удаляют часть XI-XII ребер, отслаивают плевру, а затем вскрывают диафрагму и достигают абсцесса. Его очищают, оставляя в его полости тонкую трубочку, через которую оттекает содержимое гнойника.
В некоторых случаях при небольших поверхностных абсцессах возможно их чрескожное дренирование с помощью специальной длинной иглы, вводимой под контролем рентгеновских лучей или УЗИ.
При неполном очищении полости абсцесса возможно его рецидивирование.
Одновременно пациенту назначают массивную антибиотикотерапию, направленную на уничтожение микробов, которые могут случайно попасть в кровь. При длительном течении процесса необходима так называемая нутритивная поддержка – внутривенное введение питательных смесей для быстрого восстановления энергетического баланса организма.
Если такой абсцесс не лечить, он в большинстве случаев приводит к летальному исходу на фоне прогрессирующей интоксикации. Наилучшие результаты лечения достигаются при сочетании открытой операции и массивного применения антибиотиков.
Для профилактики поддиафрагмальных абсцессов любой пациент, которому была сделана операция на органах грудной или брюшной полости, в первые 2 суток должен начать дыхательную гимнастику. Активные вдохи и выдохи заставляют диафрагму двигаться, что препятствует образованию ограниченного гнойника.
Такой гнойник возникает между петлями кишечника, сальником, брыжейкой. Размеры абсцессов обычно невелики, но их может быть несколько. Основные причины:
- деструктивный аппендицит;
- прободная язва желудка или кишечника;
- остаточные явления после перенесенного разлитого перитонита;
- последствия оперативных вмешательств на органах брюшной полости.
При появлении межкишечного абсцесса в послеоперационном периоде состояние больного ухудшается. Нарастает интоксикация, следствием которой является потеря аппетита, слабость, потливость. Возможны тошнота и рвота. Температура повышается в разной степени, к вечеру достигая фебрильных цифр.
Больной жалуется на умеренные тупые боли в животе, которые могут быть непостоянными. Болезненность часто локализована в области пупка. Иногда наблюдается вздутие живота. У детей возникает понос, в стуле появляется примесь слизи, реже кровь.
В отличие от острых хирургических заболеваний, живот при межкишечном абсцессе мягкий, симптомов раздражения брюшины нет. Лишь в месте локализации гнойника всегда отмечается болезненность при пальпации.
Если абсцесс имеет крупный размер и близко подходит к передней брюшной стенке, могут определяться признаки ее защитного напряжения – повышенная плотность мышц живота. Вероятен отек и покраснение кожи в этой области.
Межкишечный абсцесс может осложниться обтурационной (вызванной сдавлением) кишечной непроходимостью. В этом случае возникает задержка стула, отсутствие газов, вздутие и боли в животе.
Распознать межкишечный абсцесс довольно сложно. Изменения в крови неспецифичны и отражают воспаление: повышается СОЭ, растет количество лейкоцитов за счет нейтрофильных форм. Рентгенологически определяется очаг затемнения. Уровень жидкости и газ видны очень редко. Большую помощь в диагностике оказывает УЗИ, с помощью которого врач определяет размеры и локализацию гнойника. Обычно гнойные очаги можно увидеть посредством томографии органов брюшной полости.
В сомнительных случаях назначается лапароскопия для поиска абсцессов между кишечными петлями. Иногда требуется диагностическая лапаротомия.
Назначается антибактериальная терапия, общеукрепляющие средства, внутривенное введение растворов. Если через 1-2 дня состояние больного не улучшается, межкишечный абсцесс лечится хирургически. Определяется зона точной проекции гнойника на брюшную стенку, проводится ее разрез, удаление гноя и дренирование полости абсцесса. Несколько раз в день ее промывают лекарственными растворами, через неделю дренаж удаляют.
Это патологическое состояние чаще всего развивается после острого аппендицита или гинекологических вмешательств. Он также может осложнить течение болезни Крона, дивертикулита или любой операции на органах брюшной полости. Абсцесс малого таза довольно долго протекает бессимптомно, порой достигая больших размеров.
У мужчин гной скапливается между мочевым пузырем и прямой кишкой, у женщин – между маткой и задним сводом влагалища с одной стороны и прямой кишкой – с другой. Один из видов абсцесса малого таза – тубоовариальный. Он развивается у женщин репродуктивного возраста и может осложнить течение воспалительных заболеваний половых органов (яичники, маточные трубы).
Предрасполагающие факторы – сахарный диабет, беременность, болезнь Крона и иммунодефицит.
Вероятные признаки абсцесса малого таза:
- общая интоксикация: лихорадка, тошнота, рвота, отсутствие аппетита;
- локальные симптомы: боль в нижней части живота, понос, болезненные позывы на дефекацию, выделение слизи из прямой кишки, частое мочеиспускание, выделения из влагалища;
- болезненность и выбухание передней стенки прямой кишки при ректальном или вагинальном исследовании;
- иногда – признаки частичной непроходимости тонкой кишки (боли в животе, вздутие, расстройства стула).
Дополнительные исследования включают общий анализ крови (определяются неспецифические признаки воспаления), УЗИ, компьютерную томографию органов малого таза.
Необходима госпитализация больного. После уточнения локализации гнойного очага его пунктируют с помощью особой иглы через стенку влагалища или прямой кишки, под контролем УЗИ или КТ. В некоторых случаях требуется пункция абсцесса в области над лобком. Иногда возникает необходимость в операции – лапароскопии или лапаротомии. Одновременно назначаются антибиотики.
После ликвидации абсцесса устраняют его причину, например, аппендицит или воспаление придатка.
Это осложнение аппендикулярного инфильтрата, который формируется через несколько дней после начала острого аппендицита. Инфильтрат включает купол слепой кишки, аппендикс, петли кишечника, сальник. При его нагноении и возникает периаппендикулярный абсцесс.
Образование такого гнойника сопровождается повторным ухудшением состояния пациента. Отмечается значительная лихорадка и ознобы. Усиливаются ранее стихшие боли в правой подвздошной зоне. При пальпации (прощупывании) там определяется болезненное образование, постепенно растущее и размягчающееся. Появляются положительные симптомы раздражения брюшины.
В анализе крови выявляются признаки воспаления. Для диагностики можно применять компьютерную томографию или магнитно-резонансное исследование.
Периаппендикулярный абсцесс нужно обязательно лечить хирургически. Если этого не сделать, гной неизбежно прорвется либо в просвет кишечника, либо в брюшную полость. В первом случае состояние пациента улучшится, боль уменьшится, появится понос с примесью большого количества гноя с неприятным запахом.
Если же гнойник прорвется в брюшную полость, микроорганизмы из него попадут в кровь и вызовут образование множественных абсцессов в печени, легких, других органах. Появятся признаки перитонита. Такое состояние опасно для жизни.
Доступ к абсцессу проводится внебрюшинно. Его полость вскрывают и дренируют, назначают антибактериальные препараты. После нормализации температуры дренаж удаляют.
Через 2 месяца пациент вновь проходит обследование. Если аппендикс за это время не подвергся расплавлению, выполняют плановую аппендэктомию.
Длительность нетрудоспособности зависит от типа операции (чрескожное дренирование абсцесса или лапаротомия). У пожилых людей время восстановления дольше. Также на продолжительность нетрудоспособности влияет микрофлора, вызвавшая нагноение. При ее лекарственной устойчивости период лечения и реабилитации удлиняется.
После операции пациент еще в течение нескольких недель получает лекарственную терапию, в частности, антибиотики. Ему не рекомендуется поднимать тяжелые предметы и ходить на длинные дистанции. В течение периода реабилитации работоспособность больного ограничена, но в дальнейшем он может вернуться к нормальной жизни.
Рекомендуется частое питание небольшими порциями. В первые дни больному дают бульоны, жидкие каши, морсы, затем постепенно переходят на протертые, паровые и запеченные блюда. Пища должна быть богата белками и витаминами для скорейшего восстановления защитных сил организма.
При подозрении на абсцесс брюшной полости необходимо обратиться к хирургу. Лучше, если это будет тот врач, который проводил перед этим операцию на органах брюшной полости. В диагностике нередко помогает врач-радиолог, анализирующий данные КТ или МРТ внутренних органов.
источник